LES LESIONS MUSCULAIRES EN PRATIQUE SPORTIVE
Dr François DROUART médecin de l’équipe professionnelle du LOSC
LA REGENERATION MUSCULAIRE : ASPECTS HISTOLOGIQUESIl est important de comprendre les mécanismes de régénération musculaire et de cicatrisation. : cela permet de comprendre les objectifs thérapeutiques et respecter les différentes phases de cicatrisation.
Les tissus musculo-squelettiques sont dans un perpétuel cycle de dégénérescence/régénération même en dehors de toute lésion
Rôle important des cellules satellites :Présentes en périphérie des fibres musculaires, elles prolifèrent en cas de « stimulation » par les cytokines et facteurs de croissance libérés très rapidement lors d’une effraction cellulaire
Leur quantité diminue avec l’âge et augmente en cas d’entrainement. Leur nombre est plus élevé dans les muscles « posturaux »
Elles vont se transformer en myotubes qui vont se souder aux myofibrilles locales puis se transformer par maturation en fibres musculaires.
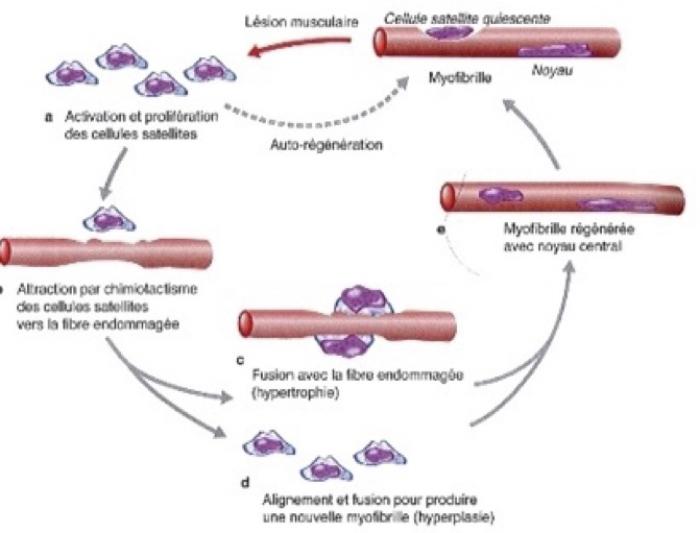
La régénération musculairePremière phase non inflammatoire : effraction du sarcolemme (dont l’importance est fonction du
traumatisme), constitution d’une hématome permettant l’arrivée des macrophages et des cellules inflammatoires, activation des cellules satellites.
Seconde étape inflammatoire : locale, élimination des débris par les macrophages (détersion), apparition précoce de la fibrine, fibronectine, collagénase I et III formant un début de trame. Colonisation par les lymphocytes. Ceci explique que l’introduction d’anti inflammatoire est
Délétère à une belle cicatrisation.
Phase de régénération musculaire : maturation des cellules satellites pour leurs donner les caractéristiques des fibres adultes (intérêt de la rééducation !)
L’ensemble de ce mécanisme se fait grâce à la libération de différentes cytokines et facteurs de croissance (IL 1 et 6, HGF, IGF-I et II, FGF,…) qui vont intervenir, à tour de rôle, afin de permettre le bon déroulement de ce cycle
La connaissance de ce mécanisme implique une application clinique…
Les PRP… l’idée est intéressante, mais libération massive et simultanée de l’ensemble des cytokines et facteurs de croissance, à l’opposé de leur rythme physiologique….En pratique, pas ou peu de bénéfice des PRP dans les lésions musculaires
Mise en place d’autres stratégies…
L’EXAMEN CLINIQUEIl demeure une partie essentielle au diagnostic topographique, au diagnostic différentiel, à la classification des lésions et donc au délai de retour sur le terrain. Il ne doit surtout pas être négligé
Entre 20 et 55% de toute la pathologie en médecine sportive, en très grande majorité les membres inférieurs : les ischio jambiers surtout ++ (BF>SM>DT) ; puis Adducteurs et Quadri
2 types de lésions : extrinsèques et intrinsèques
Évolution très variable et complications ++ des lésions extrinsèques (hématome enkysté, ostéite ossifiante,…) nécessitant une surveillance clinique fréquente
Dans la lésion intrinsèque, c’est la propre fonction musculaire qui est responsable de la lésion, par traction excessive, en général de manière excentrique.
Elle représente 90% des lésions musculaires. L’évolution est plus fiable, moins variable que la lésion
extrinsèque
Connaître l’étiologie est donc important ++
Intérêt de l’interrogatoire :
Connaître le mode de survenue, la douleur initiale (EVA), la notion de craquement, la présence de douleur dans la vie quotidienne
Inspection : la recherche d’une ecchymose (signe de gravité en cas de lésion intrinsèque, mais de bon pronostic en cas de lésion extrinsèque : pas de risque d’hématome collecté)
+/- oedème (moindre valeur séméiologique)
Examen clinique : recherche d’une limitation douloureuse de plus de 15° à l’étirement passif par rapport au coté controlatéral
Ces 5 signes (douleur initiale, douleur quotidienne, craquement, ecchymose et limitation) permettent une première classification clinique rapide dès le premier examen : lésion grave ou non.
Premier délai : grave : plus de 40 jours, sinon moins
L’examen clinique permet également le diagnostic topographique de la lésion par une palpation et un
testing musculaire précis groupe par groupe (différentiation droit fémoral, sartorius, psoas, vaste…
quel ischio…quel adducteur…). Ceci permet d’orienter le bilan iconographique
Les lésions des IJ sont moins bien tolérées que les lésions du quadriceps et des adducteurs
Diagnostic différentiel : arrachement osseux ou apophysose de croissance chez l’enfant et le jeune adulte ; tumeur, décollement de Morel Lavallée chez le sujet plus âgé et la femme
L’examen clinique est donc une étape essentiel au diagnostic des lésions musculaires
- Il établit le diagnostic
- permet le diagnostic différentiel
- permet une classification immédiate de gravité et permet ainsi d’établir un pronostic rapide
- oriente l’iconographie
- Met en place les premiers soins
- Établit un premier protocole de rééducation
L’ICONOGRAPHIELe bilan iconographique des lésions est rarement effectué Il en résulte une imprécision diagnostique à l’origine de douleurs persistantes, de longs arrêts inutiles ou de reprises sportives précoces responsable de complications ou de récidives
Catalogage des lésions en terme empirique de contracture, élongation ou claquage… aucune précision…
L’imagerie est souvent justifiée car permet un diagnostic précis de localisation et de gravité
Au premier plan : l’échographie…. Puis l’IRM
L’échographie : Examen peu couteux, disponible facilement et partout, très précis…mais assez difficile
Pas de diagnostic possible avant la fin du saignement…donc attendre 72H après la lésionÉtude dans les 2 axes et comparative…muscle relâché puis épreuves de contraction (recherche adhérences, attractions, …)
Recherche d’un hyper-signal (attention anisotropie) au niveau musculaire (contrairement à un tendon)
Connaissance anatomique précise nécessaire +++
- largement suffisante au diagnostic précis de la lésion
- Permet la classification échographique des lésions musculaires
- Excellent moyen de surveillance de l’évolution des lésions
- Permet d’éventuelles ponctions écho guidées
- Étude dynamique
- facilement disponible
- Machines de plus en plus performantes
L’échographie demeure l’examen de référence dans les lésions musculairesL’IRM : Examen très précis … trop peut être ?
excellent examen pour établir un diagnostic précis et précoce des lésions mais il présente quelques défauts…
Fait trop tôt : donne de nombreux faux positifs … Confusion entre oedème post effort et lésions, confusion entre lésions anciennes et récentes (images persistantes)
Fait tard : donne une image persistante alors que cicatrisation acquise…
mauvais examen pour le suivi des lésionsMoins disponible
Idéalement : fait entre J3 et J7L’intérêt de l’IRM :
- Précision diagnostic positif
- Diagnostic différentiel
- Diagnostic topographique précis des lésions
- Pathologies associées
- Non opérateur dépendant
- De plus en plus facilement disponible
- Crédibilité auprès du patient sportif…
CLASSIFICATION DES LESIONS MUSCULAIRESIl s’agit d’une classification iconographiqueAuparavant : classification empirique : Courbature, Contracture, élongation, déchirure, claquage
Peu de précision, pas de notions de délais, pas de notion anatomique ou de localisation
L’intérêt d’une classification précise :
- Guider le
traitement- Donner un
pronostic au sportif et son entourage
Plusieurs classifications :
- Jarvinen (stade 1 : « élongation » : clinique pauvre, echo et IRM peu contributif – stade 2 : « déchirure » :
clinique nette et hématome à l’echo – stade 3 : « rupture »)
- Stoller (il a juste ajouté un stade 0 : DOMS)
- O’Donoghue
- Durey et Rodineau
-
Pollock : la plus récente (2014) et à ce jour la plus intéressante. Elle découle de la classification de Rodineau mais précisions anatomiques de localisation. Elle comprend une partie de localisation anatomique selon que la lésion est myo-aponévrotique, musculaire pure ou musculo tendineuse…
en sachant que les zones de faiblesse sont myo-aponévrotiques et myo-tendineuses
On classe les lésions myo-ponévrotiques en A, les lésions musculaires en M, les lésions muculo-tendineuses en TD’autres interprétations les classent en a,b et c
- Grade 0 : Survenue progressive d’une douleur musculaire localisée, en fin d’effort ou après l’effort.Absence d’anomalies à l’écho ou à l’IRM (attention, hyper signaux possibles en IRM si fait très précocement, sans valeur pathologique) – parfois aspect épaissi, légèrement hyperéchogène mais contours nets
On parle de contracture si localisé, de DOMS si aspect touchant le muscle dans son ensemble
Pas de différenciation A,M ou T possible…
0A = contracture ; 0M : DOMS
- Grade 1 : douleur d’apparition rapide ou brutale, localisée, durant un effort. Évolution clinique très rapidement favorable (moins de 5 jours).Echo ou IRM ne retrouvant qu’un vague œdème (épaississement hyperéchogène) avec impression de flou
aponévrotique, sans modification architecturale du muscle
Différenciation A ou M selon l’écho ou l’IRM
- Grade 2 : douleur d’apparition brutale ou rapide, localisée, reprise d’activité impossible, palpation douloureuse, contraction excentrique douloureuse et testing positif.Echo ou IRM positive : modification architecturale, œdème voire hématome en regard, lésion de moins de 5 cm.
Différenciation A, M ou T selon iconographie +/- clinique
- Grade 3 : douleur importante soudaine avec impotence fonctionnelle immédiate – clinique très parlante, palpation d’un hématome ou d’un relief musculaire net.Echo et IRM sans équivoque : lésion de plus de 5 cm avec hématome, permet la classification anatomique A, M ou T de façon facile
- Grade 4 : rupture complète – M ou TLe diagnostic clinique est assez évident, l’échographie ne fait que confirmer l’impression clinique
Attention, la classification est un élément intéressant permettant d’évaluer la gravité d’une blessure
Néanmoins, elle n’est pas réellement prédictive d’un délai de reprise. Une cicatrisation acquise à l’échographie (ou encore à l’IRM) n’est en aucun cas une garantie de reprise des activités sportives. Ce sont les tests cliniques et les tests de terrain qui permettent de valider une reprise d’activité
Néanmoins, on peut schématiquement estimer l’indisponibilité sportive selon les critères suivants :
Grade 0 : moins de 10 jours
Grade 1 : M : 2 semaines - A et T : 3 semaines
Grade 2 : M : 4 à 5 semaines - A et T : 6 à 8 semaines
Grade 3 : M : 6 à 8 semaines - A et T : 8 à 10 semaines
Grade 4 : plus de 12 semaines
PRINCIPES THERAPEUTIQUES Les lésions musculaires sont les plus fréquentes des blessures survenues lors d’activité sportives . Un traitement mal fait ou négligé peut occasionner des récidives itératives, des complications, ou la prolongation importante des délais de reprise des activités sportives .Des douleurs chroniques sont également fréquemment rencontrées lors de cicatrices fibreuses séquellaires
Le traitement médical :Pour les lésions de Grade 0 et 1 : lésions musculaires mineures ou absentes : Reprise très rapide d’activité sportive, voire, pas d’interruption. Activité adaptée jusqu’à reprise du sport normale à J10-J15Au delà, la cicatrisation doit respecter
3 phases :
- Une phase initiale
- Une phase de cicatrisation
- Une phase de réadaptation et de réhabilitation
Le traitement initial( phase non inflammatoire histologique) :- Protocole RICE (ou GREC)
- R : Rest – Repos
- I : Ice – Glace
- C : Compression (limitation de la course externe)
- E : Elevation
On préfère maintenant : POLICE (Protection, optimal loading, ice) moins statique
Ce protocole est vrai quelque soit le grade lésionnel .La durée est de 4-5 jours maximum .Le but est de limiter le saignement, la douleur, la rétraction des berges de la lésion et donc la taille de la cicatrice fibreuse ultérieure
Durée brève car activité anti inflammatoire délétère et nécessité d’une mobilisation précoce indolore.
Phase de cicatrisation (phase inflammatoire histologique) :- Mobilisation dès que possible, d’intensité progressive selon la tolérance
- Prise en charge physiothérapeutique dès que possible
Travail du membre controlatéral et travail adapté afin de ne pas faire perdre au sportif ses qualités locomotrices, physiques et proprioceptives
Sollicitations d’abord isométriques puis isotoniques excentriques accompagnées d’étirement progressifs
indolents
Contrôle écho-clinique J5-J7 pour rechercher une collection hématique et éventuellement la ponctionner.
- Médicaments :
Les antalgiques de pallier 1 : si besoin
Les AINS ? NON : ils retardent la cicatrisation en empêchant la réaction inflammatoire physiologique en ne permettant pas une élimination des débris et l’afflux des fibroblastes sur le site lésionnel. Donc NON
Les corticoides : effet délétère++
Les PRP (plasma riche en plaquettes) : technique récente de bio technologie pour laquelle le recul est encore insuffisant pour avoir une idée exacte de leur bénéfice . Certaines études plaident plutôt en faveur d’une diminution du délai d’inactivité dans les lésions les plus graves en cas d’injection précoce. Mécanisme contesté
La mobilisation précoce et les étirements ont pour but de retrouver au plus vite des amplitudes articulaires normales et de manière indolente.
A l’issue de cette phase, on pourra débuter un travail de ré-athlétisation
L’examen clinique doit valider le passage à cette phase de réathlétisation, par un testing se négativant, une ecchymose disparue et un aspect échographique objectivant une cicatrisation acquise
La réadaptation : réalisée par le kiné et par le patient lui même en autonomie – phase de régénération histologique. Il s’agit de plusieurs exercices à difficultés et charges croissantes ayant pour but de retrouver une force musculaire concentrique et excentrique, en course interne et externe, à vitesse de plus en plus rapide.Dans un premier temps :
- Auto étirements lents
- Déplacements latéraux
- Marche avant/arrière
- Course sur place
- Tonification du rachis (rotation et ponté-busté)
- Proprioception sur ballon
- Excentrique sur iso
- Pompes
Puis :
Exercices excentriques dynamiques :
- Diver
- Glider
- Fentes
- Squatt
- Exercices d’adresse et travail de la gestuelle sportive
- Gestuelle en proprioception
- Travail nordique
Musculation (presse, leg curl, soulevé de terre,…)
Enfin :
Travail spécifique adapté progressif jusqu’à reprise normale
Le traitement chirurgical :Il reste exceptionnel. Il n’est réservé qu’
en cas de rupture complète majeure et plutôt chez des sportifs de haut niveau.Suture berge à berge nécessitant une prudence dans la rééducation (traitement équivalent à un grade 4 médical…la chirurgie ne permettant pas un retour plus rapide
Récidive fréquente de lésions musculaires (grade inférieur)
Doit être précoce post lésion
Cicatrice ++++
LA REPRISE DE L'ACTIVITE SPORTIVEDépend de nombreux facteurs :
- Type de sport
- Entrainement
- Qualité de la cicatrisation
- Type de soins
- Force musculaire
- Aspect psychologique du sportif
- Entourage (entraineur, partenaires, staff, dirigeant,…)
- Muscle concerné
- Lésion initiale
- …
Absence de consensus mais … Quelques règles à respecter :
- Absence de douleur
- Tests de terrain rassurants
- Force musculaire récupérée voire améliorée
- Bonne proprioception
- Absence d’appréhension
- Aspect iconographique
- Récupération des amplitudes indolentes
Ne pas se laisser influencer par le désir du joueur, son entourage, son entraineur, ses éventuels employeurs…Rester objectif sinon…récidive ou complications