L’examen de la hanche du nourrisson.
LA LUXATION CONGENITALE DE HANCHE
Importance du diagnostic initial
Raphaël COURSIER (Hôpital Saint Vincent de Paul - LILLE)
La luxation congénitale de hanche (LCH) est une pathologie congénitale du développement de la hanche, générée en période anténatale, qui se manifeste par une instabilité de l’articulation. Il existe une mobilité anormale entre le cotyle et le fémur. La tête fémorale sort, ou peut sortir, en partie ou en totalité de la cavité acétabulaire, alors qu’une hanche normale est stable.
La LCH est une pathologie ayant une faible prévalence, estimée entre 6 à 20 cas pour 1000 naissances, selon les données de la littérature en France. Le traitement de la LCH est simple et très efficace si le diagnostic est précoce. Par contre une LCH non dépistée et donc non corrigée chez le nouveau-né peut entraîner une boiterie à la marche, et une atteinte dégénérative précoce de l’articulation.
Le diagnostic de la LCH repose sur l’examen clinique. Les hanches doivent être systématiquement examinées pour la rédaction des certificats obligatoires (formulaires CERFA) mais aussi à chaque consultation d’un nouveau-né ou d’un nourrisson et jusqu’à l’acquisition de la marche. Le pédiatre (de maternité et de ville) et le médecin généraliste sont en première ligne pour ce dépistage de la LCH. Il convient donc à ces derniers d’orienter les suspicions de LCH vers le radiologue et le chirurgien infantile pour assurer un dépistage de la LCH précis.
Le diagnostic dans les premiers jours de la vie permet un traitement simple et peu coûteux. La découverte au delà de un an rend le traitement plus complexe et nécessite de longues hospitalisations. C’est cette précocité diagnostique, qui doit être recherchée par les acteurs de santé précités.
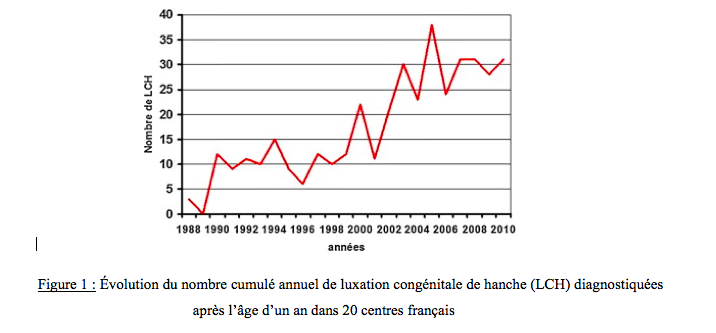
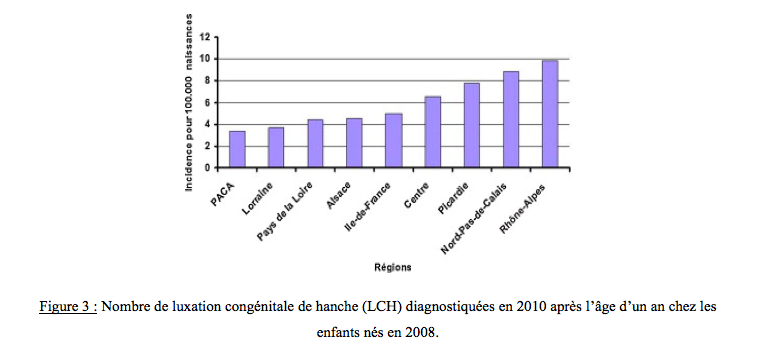
Une étude récente de 2012 menée par la SOFOP (Société Française d’Orthopédie Pédiatrique) a montré que l’incidence des LCH découvertes après l’âge de 1 an était en augmentation en France depuis 2003. (Figure 1)
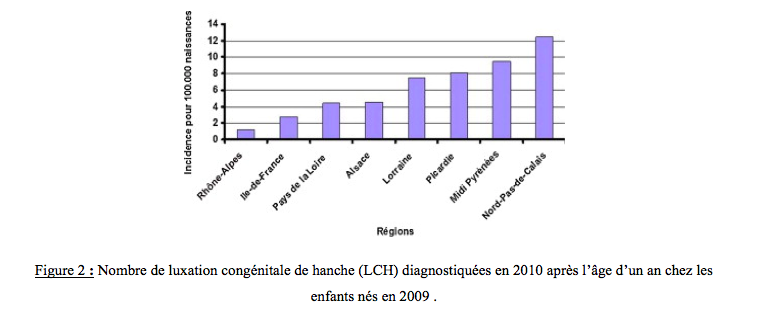
Au cours de cette enquête, il a été démontré que l’incidence était plus élevée dans la région Nord Pas-de-Calais. Cette incidence était de 12 pour 100 000 naissances contre 2.9 au niveau national en 2009 (Figure 2) et de 9 pour 100 000 naissances contre 4 au niveau national en 2008 (Figure 3).
Physiopathologie
La luxation s’effectue pendant la période fœtale, notamment pendant le dernier trimestre de la grossesse. Un conflit mécanique fœto-maternel s’installe avec une augmentation rapide du poids du fœtus, la diminution du liquide amniotique, la diminution des mouvements fœtaux, l’augmentation de la pression de la paroi utérine et de la paroi abdominale (surtout chez les primipares).
Pour entraîner une luxation, trois facteurs associés sont nécessaires :
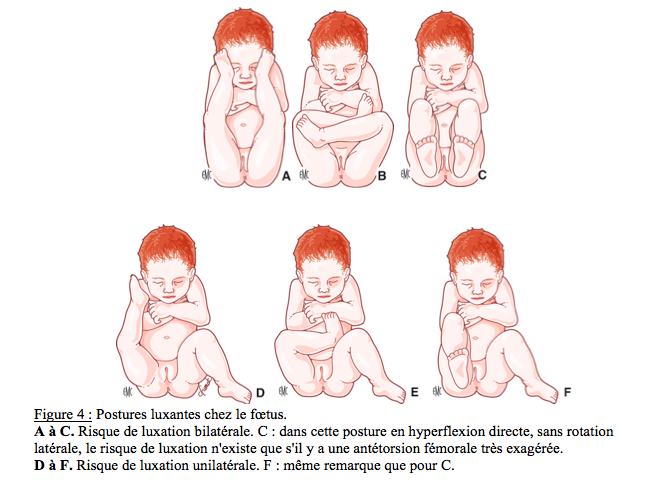
ü Une posture luxante : hanche hyperfléchie, abduction faible ou nulle voire une adduction et une rotation externe. (Figure 4)
ü Un appui direct prolongé sur le grand trochanter d’un fémur en posture luxante.
ü Une faible résistance du labrum et de la capsule articulaire.
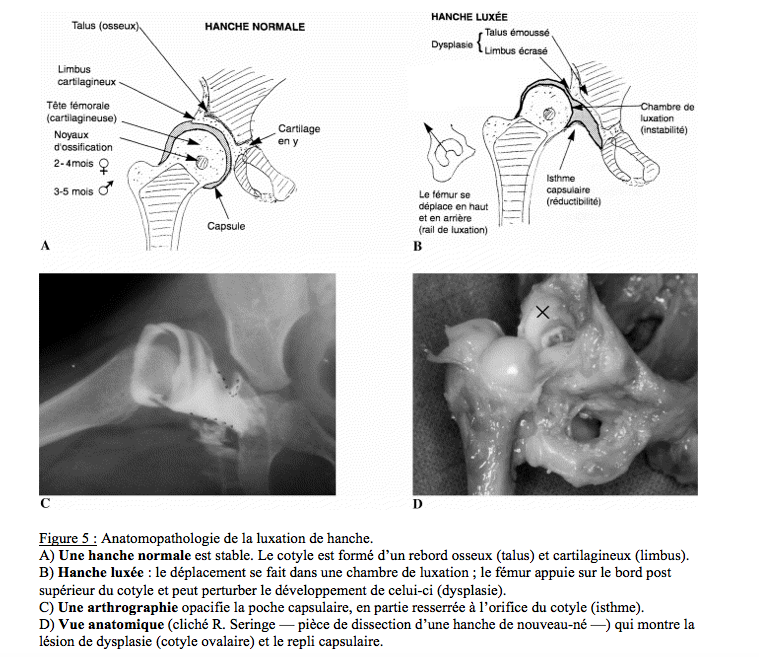
Il est nécessaire de distinguer les 2 différentes formes de cette pathologie (figure 5):
ü luxation : la tête fémorale est complètement sortie ou peut sortir de l’acétabulum.
ü dysplasie : défaut architectural du développement de la hanche caractérisant une déformation de la cavité acétabulaire.
Etiologies
Les facteurs étiologiques sont de 2 ordres, génétiques et mécaniques.
· Les facteurs génétiques sont prédisposants. Il a été remarqué que lorsqu’il y a des antécédents familiaux, la fréquence de la maladie est plus élevée pour le sexe féminin, ce qui fait penser aux facteurs génétiques.
· Les facteurs mécaniques sont prépondérants. Il a été remarqué une plus forte prévalence de LCH en cas de primiparité, d’accouchement par le siège, de césarienne (incapacité d’accouchement naturel par voie basse), d’enfant de gros poids de naissance, de déformation des pieds, genou, crâne et cou, et d’un oligoamnios.
Facteurs de risque
Les 3 facteurs de risque de LCH reconnus sont :
ü La présentation par le siège (y compris tardive),
ü Antécédent familial de LCH au 1er degré
ü Syndrome postural : torticolis, genu recurvatum, déformation sévère des pieds.
Les autres facteurs de risque régulièrement évoqués, mais non prouvés statistiquement sont :
ü Gros poids de naissance,
ü Grossesse gémellaire,
ü Primiparité,
ü Oligoamnios,
ü Césarienne,
ü Sexe (prédominance féminine).
Signes cliniques
Le dépistage s’effectue tout d’abord par l’interrogatoire pour rechercher les facteurs de risque précédemment cités.
Puis dans un second temps, le dépistage se fait par un examen clinique rigoureux. Ce dernier doit être réalisé avec un enfant calme, sans couche et nu, si possible après un biberon et sur un plan ferme.
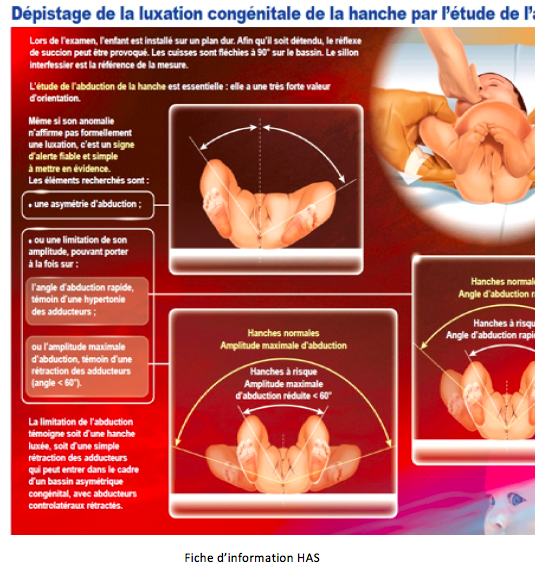
Il est nécessaire de rechercher les différents signes cliniques de la LCH tel qu’un ressaut, le signe du piston, une limitation de l’abduction, une instabilité de hanche ou une hypertonie des adducteurs.
L'examen clinique comporte 3 temps :
· l’inspection du bébé qui apprécie la position spontanée des 2 membres inférieurs avec une possible déviation en coup de vent d’un côté définissant un « bassin asymétrique congénital ». De même, il pourra être utile de rechercher un raccourcissement apparent d’un membre inférieur.
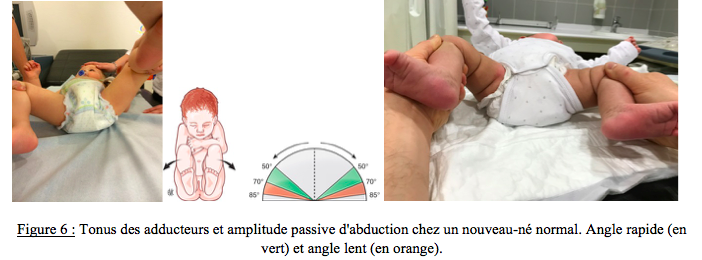
· l’étude de l’abduction est essentielle car elle a une très forte valeur d’orientation, même si elle ne signe pas formellement une luxation. Elle prend d’autant plus d’importance que l’enfant sera plus grand. Il faut rechercher une asymétrie d’abduction ou une limitation de son amplitude (Figure 6). Toute anomalie rend les hanches suspectes et obligera la recherche d’une instabilité ; si la hanche est stable, cette anomalie de l’abduction définit en tout état de cause un « facteur de risque » essentiel.
· l’instabilité de la hanche, définition même de la luxation, doit être recherchée avec soin, par des manœuvres précises et délicates. Une instabilité est d’autant plus facile à percevoir que l’enfant est très jeune.
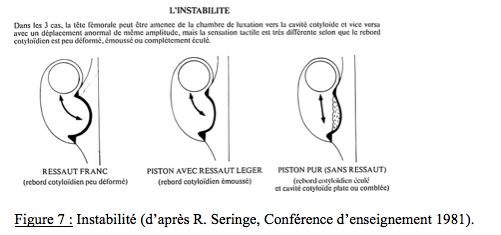
ü Le signe du ressaut ou Ortolani est le plus classique, mais n’est retrouvé que dans un quart des instabilités environ (Figure 7). Le ressaut disparaît habituellement dans les premières semaines de vie. Le craquement, ou « click », n’est pas un signe clinique de LCH.
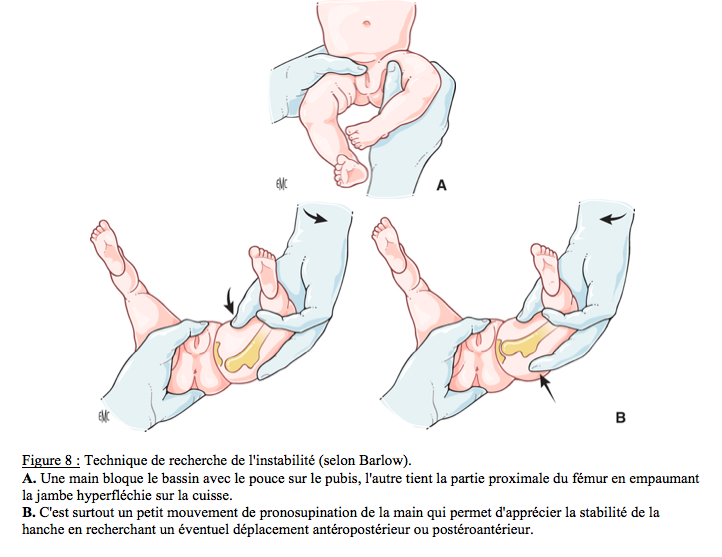
ü L’autre signe, essentiel, est représenté par le test de Barlow. Cet examen de la hanche, selon un mouvement en va-et-vient d’avant en arrière (d’où le terme de signe du piston) apprécie un déplacement de la tête fémorale, même en l’absence de ressaut (Figure 8). La réalisation de cette manœuvre, sur chaque hanche séparément, doit être très précise ; son apprentissage, un peu délicat, justifie pleinement l’entraînement sur un mannequin.
A. Une main bloque le bassin avec le pouce sur le pubis, l'autre tient la partie proximale du fémur en empaumant la jambe hyperfléchie sur la cuisse.
B. C'est surtout un petit mouvement de pronosupination de la main qui permet d'apprécier la stabilité de la hanche en recherchant un éventuel déplacement antéropostérieur ou postéroantérieur.
Ces deux derniers signes sont cependant dits opérateur-dépendant. Comme il est recommandé d’examiner les hanches des enfants jusqu’à l’acquisition de la marche, les pédiatres et les médecins généralistes ont un rôle primordial.
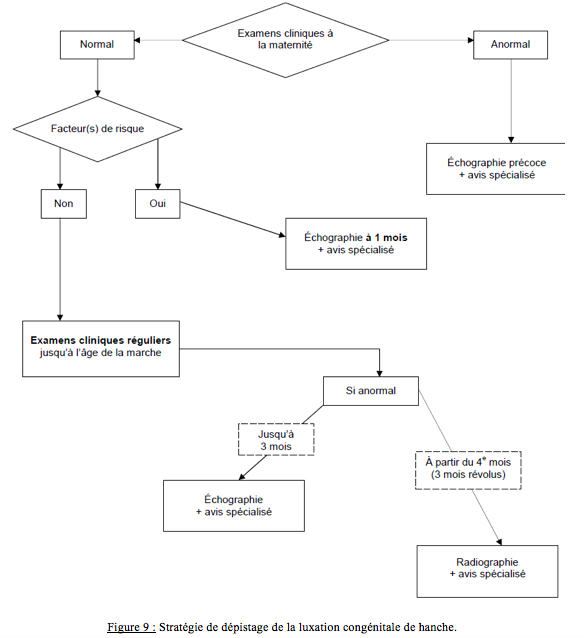
L’HAS a édité une fiche mémo pour favoriser les conditions d’un dépistage précoce de la LCH. Cette dernière insiste sur les messages clés, l’examen clinique de la hanche, l’échographie et surtout la stratégie de dépistage de la LCH (Figure 9).
Echographie de hanche
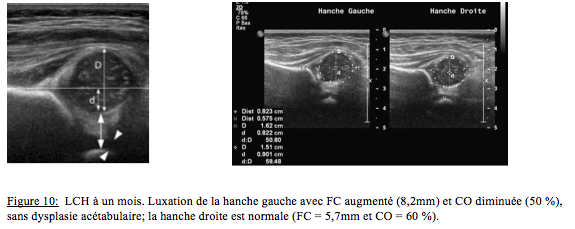
L’échographie à 1 mois de vie (figure 10) est complémentaire de l’examen clinique dans le dépistage de la LCH. Les techniques les plus fréquemment utilisées en France sont la technique de Graf, également la plus répandue dans le monde, et la technique de mesure du fond cotyloïdien (FC), décrite par Couture, plus simple à réaliser et peut-être moins opérateur-dépendante.
La technique la plus fiable et reproductible est celle décrite par Couture. Elle permet la mesure du fond cotyloïdien (FC) et la mesure du pourcentage de couverture osseuse (CO).
Le FC est mesuré entre le bord médial de l’épiphyse du fémur et le noyau osseux du pubis. Le seuil de normalité ou «cut-off point», définissant l’instabilité de la hanche pathologique, est une mesure de FC inférieure à 6mm.
La mesure de couverture osseuse a été longtemps la seule retenue par les radiologues, au détriment de la mesure de FC. La mesure de FC apparaît donc préférable à celle de CO si l’on souhaite diffuser largement une méthode reproductible.
Radiographie de bassin
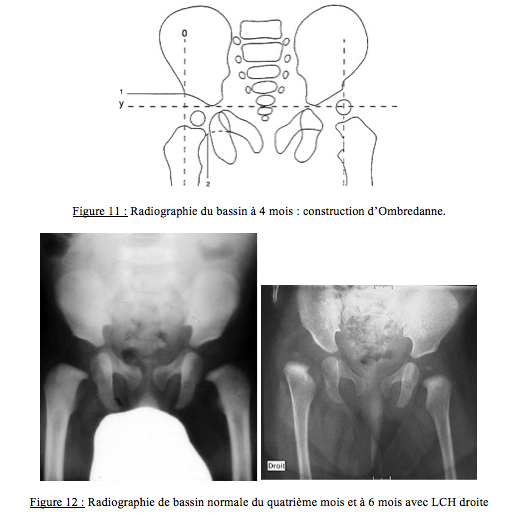
La radiographie de bassin a sa place si aucune échographie n’a été réalisée dans les 3 premiers mois de vie. Elle a perdu sa place prépondérante dans le domaine du dépistage mais elle conserve une place irremplaçable pour le diagnostic et l’analyse des lésions, chez l’enfant de plus de 4 mois.
Les noyaux épiphysaires fémoraux ne devenant radio-opaques que vers l’âge de 4 mois, la radiographie n’est pas fiable pour le dépistage de la LCH avant cet âge et ne doit plus être pratiquée. Après l’âge de 4 mois, la construction d’Ombredanne (Figures 11 et 12) est possible, et améliore la qualité diagnostique d’une radiographie standard.