1 UN PEU DE PHYSIOLOGIE ET D’ANATOMIE :
1.1 les cellules myocardiques :
Il y a 2 types de cellules myocardiques : les myocytes qui sont contractiles et les cellules du tissu nodal, responsables de leur excitation qui précède la contraction myocytaire. L’excitation myocytaire est électrique. L’ECG est l’enregistrement cutané de cette activité électrique.
Conséquence : dès lors par exemple, une amplitude faible du signal ECG (microvoltage) peut être lié à une fibrose myocytaire, ou à un frein de l’enregistrement (épanchement péricardique, emphysème, obésité, grosse poitrine…). Autre conséquence, en raison de la masse myocardique du ventricule gauche bien supérieure à celle du ventricule droit, l’ECG est un reflet de l’activation VG quasi exclusive.
1.2 Electrophysiologie normale :
A la différence des myocytes, les cellules du tissu nodal ont des propriétés d’autodépolarisation. La pente d’autodépolarisation (sous la dépendance d’un canal calcique appelé If) détermine la structure anatomique de dépolarisation et sa fréquence. C’est ainsi que le nœud sinusal (NS) se dépolarise plus fréquemment que le reste du tissu nodal (environ à 60 bpm). Plus on descend le long du tissu nodal, plus la fréquence de dépolarisation est basse (environ 45/50 dans le nœud auriculaire et le His, 30/35 dans le réseau de Purkinje distal (PKJ)).
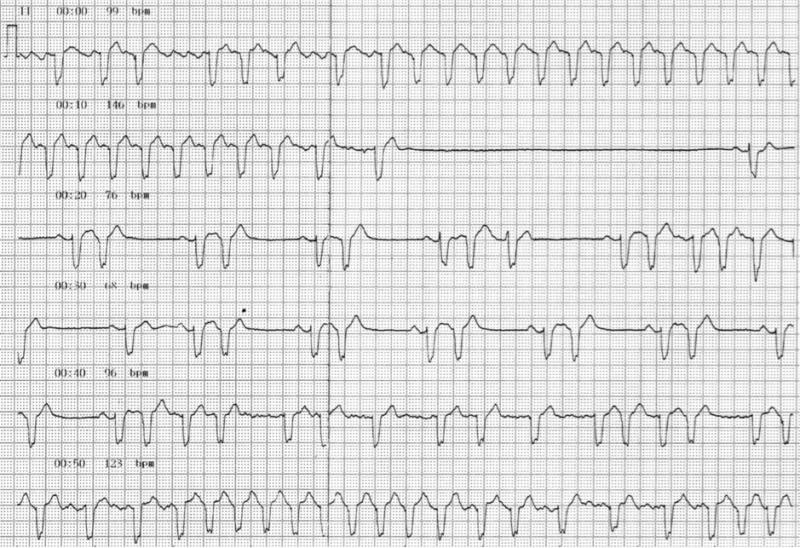
Conséquence : Lorsqu’une de ces structures défaille, il y a un rythme d’échappement plus lent.
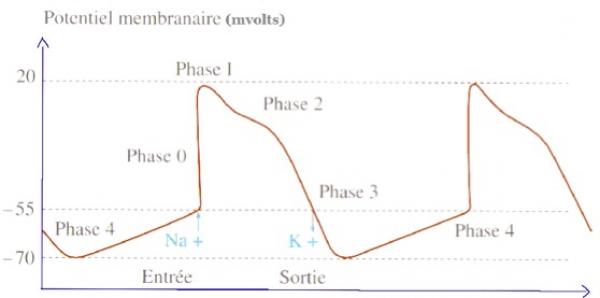
Fig 1 : Potentiel de NS. La phase 4 est l’autodépolarisation, avec atteinte du potentiel seuil puis dépolarisation. Cette pente détermine la fréquence cardiaque.
La conduction dans le tissu nodal est rapide (environ 4m/s). La conduction intramusculaire est beaucoup plus lente. Les valves auriculoventriculaires (tricuspide et mitrale) jouent un rôle d’étanchéité électrique entre les oreillettes et les ventricules, ce qui protège les ventricules d’une éventuelle arythmie atriale. Le seul passage entre les oreillettes et les ventricules est le faisceau de His. La structure de protection des ventricules à une éventuelle arythmie atriale est le nœud auriculo ventriculaire (NAV) car il a des propriétés de conduction décrémentielle : plus il est stimulé rapidement plus il conduit lentement.
Conséquence : l’espace PR est très essentiellement constitué du temps de conduction dans le NAV. Cette conduction décrémentielle explique le phénomène de Luciani Wenckebach (bloc auriculo ventriculaire (BAV) du second degré de type 1).
1.3 Anatomie du tissu nodal :
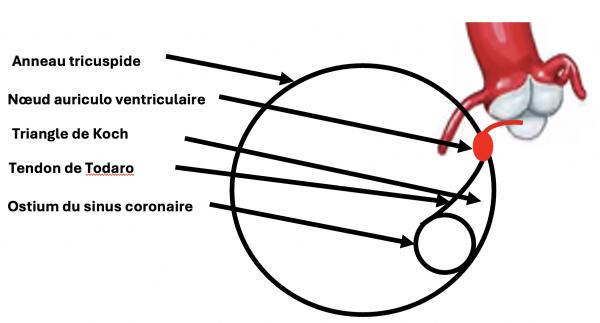
Fig 2 : Anatomie du tissu nodal auriculo ventriculaire. Le NAV est au sommet du triangle de Todaro. Il se prolonge par le faisceau de His qui passe dans le noyau fibreux central : jonction des 2 valves auriculo ventriculaires et des deux septum inter atrial et interventriculaire. Il passe entre les sinus de Valsalva non coronaire et coronaire droit.
Le NS est situé à la jonction postéro latérale de l’oreillette droite et de la veine cave supérieure. La jonction AV est décrite dans la figure 2. Le daisceau de His se prolonge par ses 2 branches : branche droite qui reperce le septum interventriculaire vers la droite et une branche gauche. Cette dernière se subdivise en une très robuste branche postérieure G qui longe le bord inférieur et septal du VG et une branche antérieure très fine qui longe la face antérieure du VG.
Conséquence : un hémibloc antérieur G est fréquent et peu grave. Un hémibloc postérieur G est plus rare et plus grave.
Le tissu nodal est sous la dépendance du système nerveux autonome : système parasympathique et sympathique qui permet de ralentir ou accélérer la fréquence cardiaque. Ce système nerveux est très présent jusqu’au NAV. En deçà, il disparait.
Conséquence : En cas de BAV complet, si l’échappement est haut situé il est accessible aux béta agonistes ou aux parasympthicolytiques (atropine). Si l’échappement est bas situé, beaucoup moins.
2 ECG NORMAL :
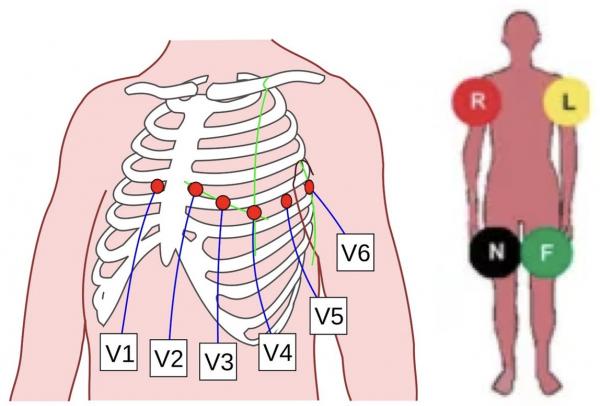
Le recueil de l’activité électrique se fait par des électrodes. Leur position est décrite figure 3. Les électrodes unipolaires (V1 à V6) qui correspondent à un regard comme une longue vue sur le myocarde en regard de l’électrode. Elles sont reliées à une borne dite de Wilson au sein de l’appareil ECG. Les électrodes bipolaires, entre 2 électrodes qui sont placées sur les poignets et les chevilles.
2.1 Les électrodes :
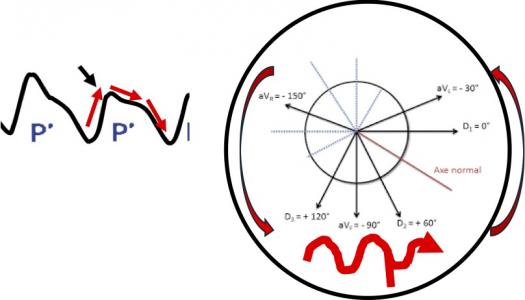
Les électrodes unipolaires explorent le plan électrique horizontal alors que les électrodes bipolaires explorent le plan électrique frontal.
Si le front d’activation électrique se dirige vers l’électrode, l’onde sur l’ECG est positive. Si le front d’activation fuit l’électrode, l’onde sur l’ECG est négative.
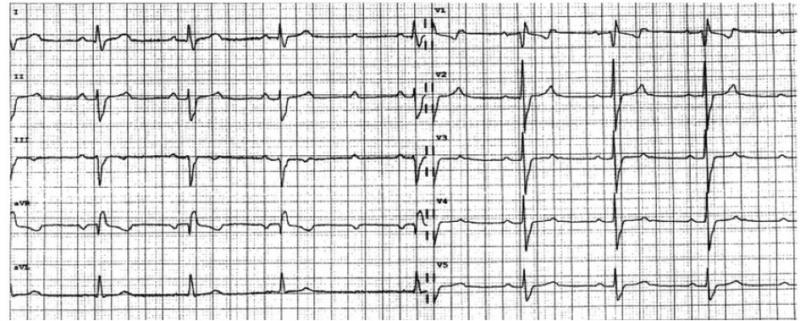
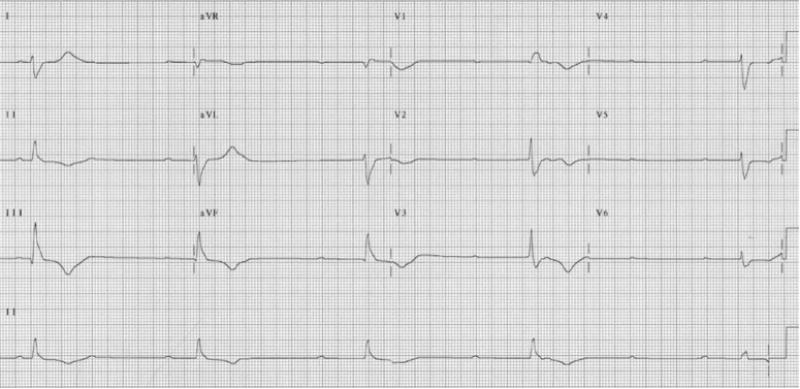
Fig 3 : Positionnement des électrodes unipolaires qui explorent le plan horizontal. Attention de ne pas placer V1 et V2 trop haut (4ème espace intercostal). Position des électrodes bipolaires sur la figure de droite de droite. V1 explore le cœur droit, V2V3 le septum interventriculaire, V4 l’apex du VG et V5V6 la face latérale basse.
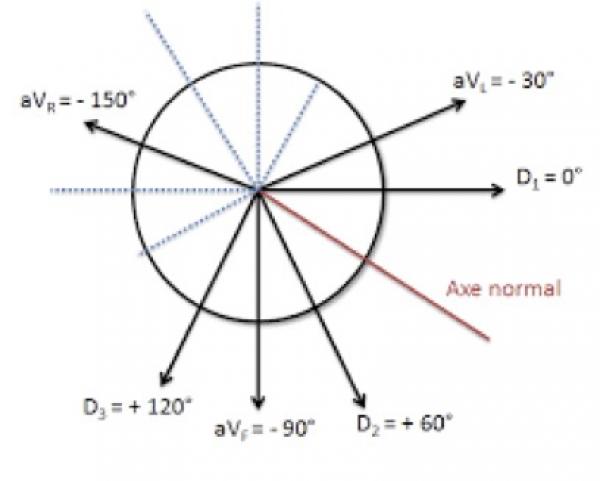
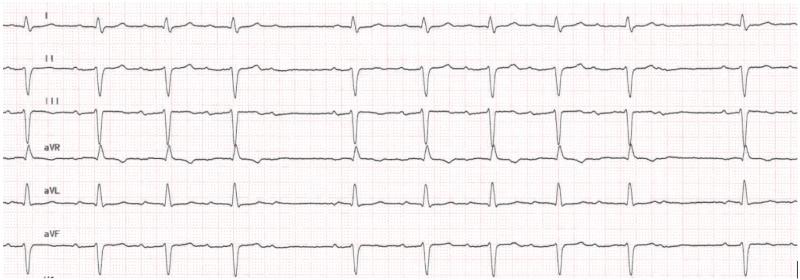
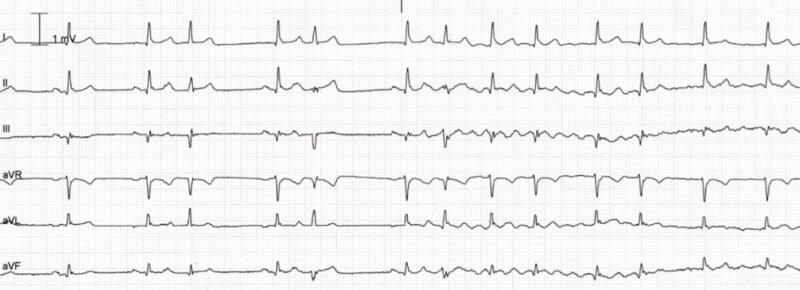
Fig 4 : Vecteurs électriques des électrodes bipolaires qui explorent le plan frontal. DII, DII et aVF explorent la face inférieure du VG. DI et aVL la face latérale haute, aVR le ventricule droit et la base du VG.
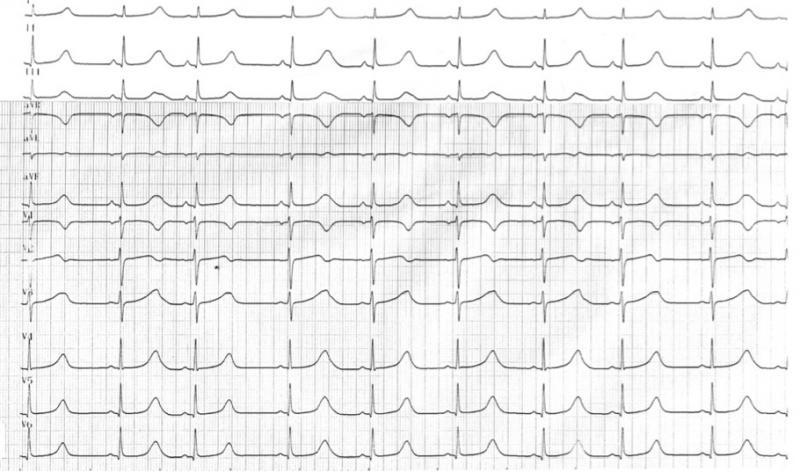
2.2 Aspect de l’ECG normal:
2.1 les ondes de l’onde de l’ECG
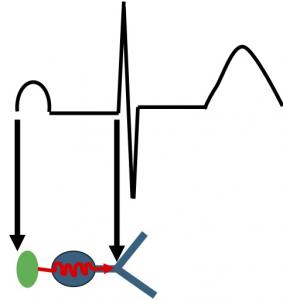
L’ECG se décompose en plusieurs ondes : l’onde P qui correspond à la dépolarisation du nœud sinusal, le QRS qui correspond à la dépolarisation des ventriculaires, l’onde T qui correspond à la repolarisation des ventricules. Ces ondes correspondent à la dépolarisation des myocytes sous l’effet de l’excitation du tissu nodal.
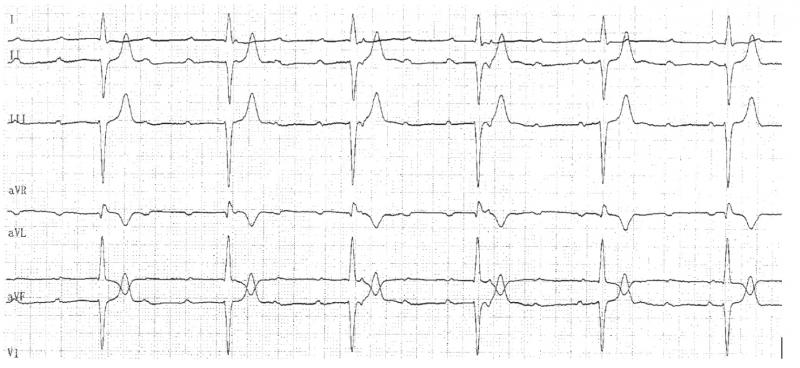
Fig 5 : Correspondance entre le tissu nodal et l’ECG. L’onde P est la dépoarisation de l’oreillette. L’espace PR correspond essentiellement au temps de dépolarisation du NAV. Le déput du QRS se situe à la fin du faisceau de His. Le QRS correspond à la dépolarisation des 2 branches du faisceau de His correspond au QRS.
Un QRS fin correspond à la dépolarisation SYNCHRONE des 2 branches du faisceau de His. Un QRS large à une dépolarisation ASYNCHRONE des 2 branches du faisceau de His. Exemple : lors d’un bloc de branche droit, l’activation se fait par la branche G jusqu’au réseau de PKJ, puis les myocytes se dépolarisent de proche en proche vers le ventricule droit ce qui est beaucoup plus lent.
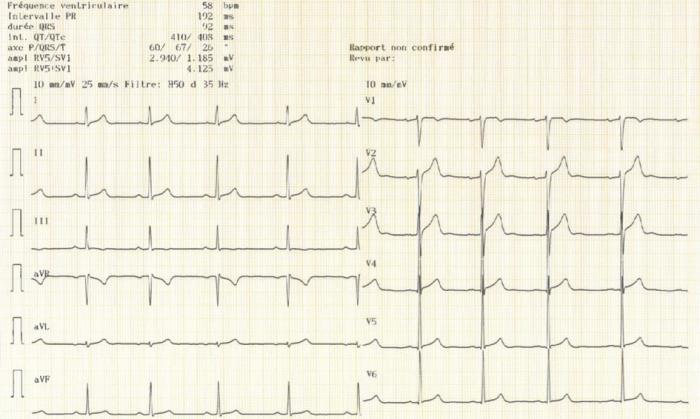
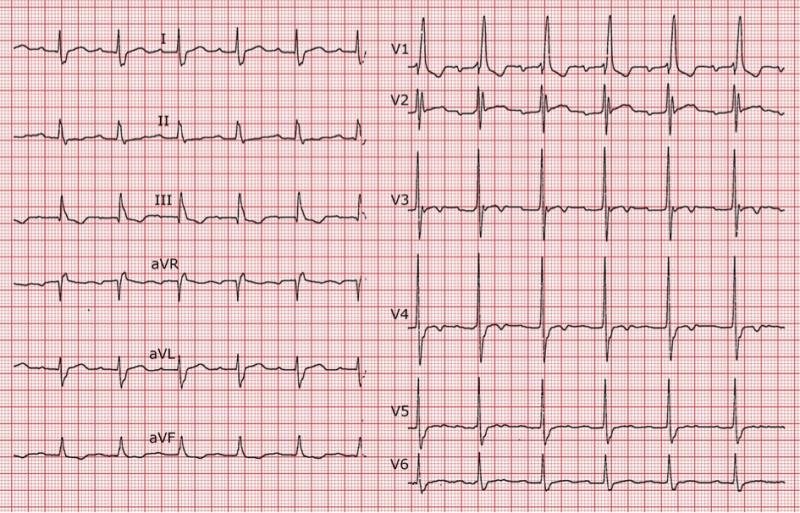
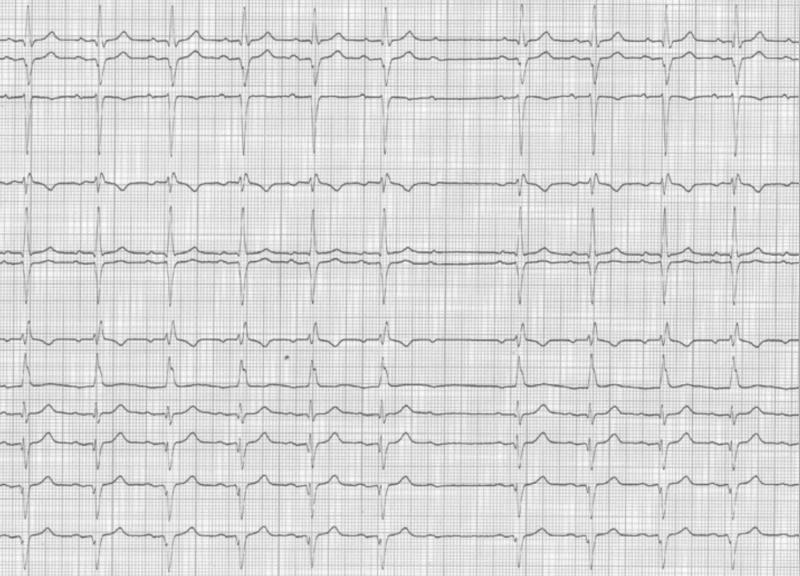
2.2 Aspect normal de l’ECG Fig 6:
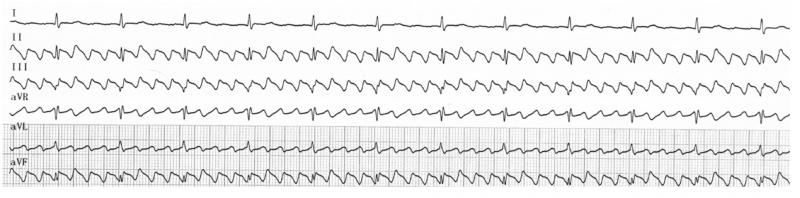
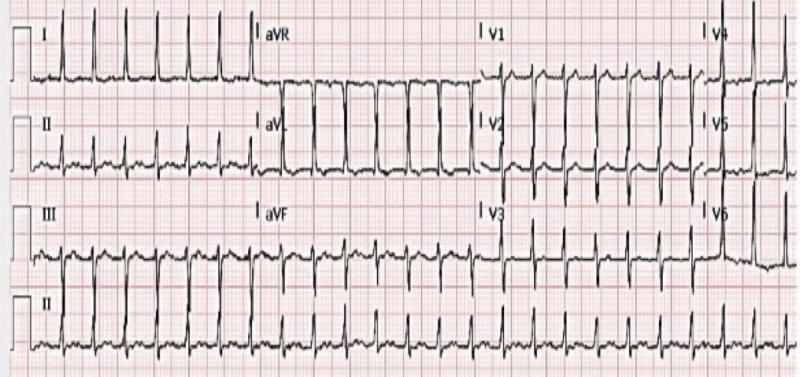
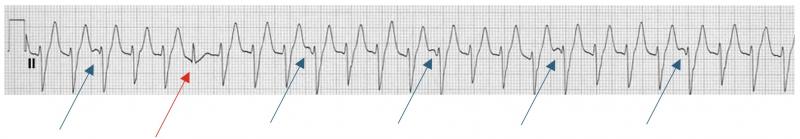
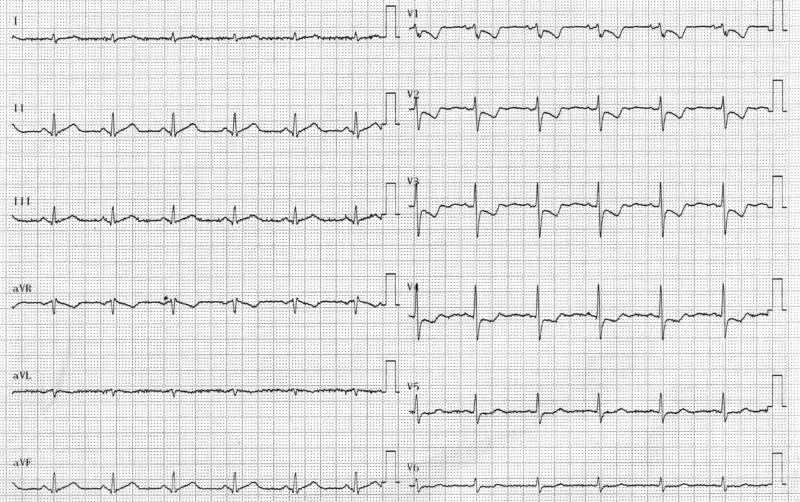
L’onde P sinusale est positive en DII car elle va dans le sens de la dérivation DII : du NS vers le NAV. La définition du rythme sinusal est la suivante :