Pr Joël Gaudelus
Ancien chef de service de pédiatrie, hôpitaux universitaires Paris seine saint denis, université Paris XIII
Pourquoi avoir choisi la Pédiatrie :
Tout au long de mon externat j’ai été très intéressé par mes stages et comme beaucoup d’étudiants, j’ai eu envie d’approfondir la spécialité du stage.
J’ai voulu être chirurgien, mais le stage imposé ne comportait que des urgences et pas de possibilité d’aller en salle d’opération. Le Pr Guy Cotin qui était à cette époque un partenaire d’une équipe de volley-ball le dimanche, et qui allait devenir le responsable du service de l’hôpital Trousseau m’a fait participer à plusieurs interventions qui m’avaient impressionné. Plus tard, dans le service du Pr Legrain, j’ai modestement participé à une chirurgie expérimentale intéressante : greffe de cœur et de rein chez des chiens Beagle … mais il a bien fallu que je me rende à l’évidence : je m’ennuyais assez vite en salle d’opération.
J’ai voulu être neurologue lors de mon stage à la Pitié-Salpêtrière du fait d’un enseignement de neuroanatomie et de séméiologie de haut niveau en particulier par le Dr Desrouané avant qu’il ne soit professeur. Ces enseignants étaient capables de vous dessiner le cerveau des différentes pathologies que vous montrent maintenant les scanners et les IRM cérébrales qui n’existaient pas. L’école de la Salpêtrière avait une réputation à défendre (Charcot y a enseigné) mais la thérapeutique en neurologie était à cette époque pour le moins très peu développée.
J’ai voulu être infectiologue dans le service du Pr Bastin à l’hôpital Claude Bernard au jourd’hui détruit. Le recrutement était formidable et j’avais un interne qui me faisait travailler activement. Les assistants de ce service sont presque tous devenus des maîtres en infectiologie. Il y avait un pédiatre dans ce service, le Dr Verliac. La première fois que j’ai assisté à une ponction de plèvre chez un enfant, je me suis risqué à dire : « au moins, je suis sûr que je ne ferai pas de pédiatrie ».
J’ai voulu être hépatologue dans le service du Pr Fauvert à l’hôpital Beaujon. Là aussi j’ai eu un interne très actif, le Dr François Trémollières qui est devenu par la suite un des meilleurs spécialistes en France de l’antibiothérapie et plus généralement des anti-infectieux. Je continue à le rencontrer dans les réunions d’infectiologie et des réunions d’éthique. Dans ce service, j’ai pu bénéficier de la qualité exceptionnelle de l’enseignement du Pr Benhamou. J’y ai vu aussi mourir une jeune élève infirmière qui s’était piquée et s’était contaminée à partir d’un malade porteur du virus B. Il n’y avait pas encore de vaccin.
Enfin, j’ai voulu être néphrologue lors de mon stage chez le Pr Legrain qui venait d’être nommé comme chef de service à l’hôpital de la Pitié. C’est lui qui avait importé le rein artificiel en France. Sa visite était un enseignement de réflexion : Ce malade a une clearance de la créatinine de 20 ml/mn/m2. Voici ses ionogramme sanguin et urinaire de ce matin. Qu’a-t-il mangé hier soir ? Quand il a su que j’étais nommé à l’internat (1972) il m’a dit : « maintenant vous oubliez tout ce que vous avez appris. Il faut tout réapprendre ».
Et la Pédiatrie alors ?
Étudiant au CHU Pitié-Salpétriêre, il m’avait été dit : si tu veux faire de la Pédiatrie, ne va pas dans le service. Je tairais le nom du chef de service de l’époque. Avant de débuter mon internat, j’étais plutôt intéressé par l’ensemble des pathologies mais je gardais dans un coin de ma tête de ne pas choisir avant d’être allé voir en Pédiatrie. J’avais 2 mois à occuper en rentrant du service militaire et je suis allé en surnombre (c’était possible à cette époque dans le service de son choix) dans le service du Dr Grenet à l’hôpital Herold (lui aussi détruit) qui était un service de pédiatrie générale au sens vrai du terme : il y avait de tout. Le Dr Grenet était un clinicien mi-temps en ville et mi-temps à l’hôpital, profondément humain, insistant sur la place de l’enfant dans sa famille et dans la société, très bon connaisseur de la pathologie courante. Ce type de médecine m’a séduit. Je n’avais pas à choisir un organe mais j’avais à m’occuper d’un être dans son entier, en prenant en compte son environnement, susceptible de présenter des pathologies pour le moins diverses et variées. Je n’avais plus de problème de choix, je voulais faire de la pédiatrie. A cette époque, sitôt nommé à l’internat, il fallait réserver sa dernière année. Le Pr Legrain avait éveillé mon interet pour la néphrologie. L’alliance de la néphrologie et de la pédiatrie s’appelait la néphrologie infantile. J’allais donc réserver une place dans les 2 services de néphrologie infantiles parisiens, dirigés respectivement par les Pr Pierre Royer (considéré à cette époque comme le pape de la pédiatrie française) et le Pr Henri Mathieu qui venait d’ouvrir à l’hôpital Bretonneau non seulement un service de néphrologie infantile mais aussi un service de réanimation infantile dirigé par François Beaufils et Claude Lejeune. Quand je dis que j’avais réservé ma place dans ces services, j’étais respectivement 6ème et 7ème sur la liste d’attente et donc sans aucune garantie de disposer du poste. La suite montra que mon destin n’était pas d’être néphrologue d’enfants. Arrivé en dernière année d’internat monsieur Royer n’était plus chef de service de néphrologie infantile mais avait repris la direction du service de pédiatrie générale de l’hôpital Necker-Enfants malades, et monsieur Mathieu m’a demandé de faire mon semestre en réanimation et non en néphrologie.
Je reviens à l’hôpital Herold et à mes premiers contacts avec la pédiatrie. Je ne remercierai jamais assez les internes (ils étaient en troisième année d’internat) qui ont bien voulu prendre sous leur aile le débutant qui n’en menait pas large. Ils m’ont laissé un mois de formation avant de me laisser prendre des gardes, mais il fallait passer par là. L’hôpital Herold était un hôpital d’enfants de 350 lits, et de garde, nous étions seul avec le biologiste. Il n’y avait pas de chirurgien, pas de radiologue (il était juste possible de déranger un manipulateur radio d’astreinte). A cette époque, le livre « Urgences pédiatriques » écrit plus tard par Gilbert Huault, (inventeur de la réanimation infantile en France), et Bernard Labrune, (pédiatre généraliste de haut niveau, pédagogue et bienveillant) n’existait pas. Ils avaient cependant organisé un cours le lundi après-midi dans divers hôpitaux parisiens avec les meilleurs enseignants qui traitaient des plus grandes urgences de l’enfant et ces cours ont servi de base à la rédaction du livre.
J’avais un mois de pédiatrie en salle, je n’avais jamais fait de réanimation, et j’étais seul de garde pour les urgences porte et pour les urgences en salle. La veille de la garde, j’avais la boule au ventre, je ne pouvais plus manger, j’avais envie de vomir, j’avais les surrénales en feuille de papier à cigarettes et je maudissais le destin de m’avoir conduit là. Le lendemain des gardes, j’espérais n’avoir tué personne parmi ceux que j’avais vu survivre, je voulais changer de métier ou devenir compétent le plus vite possible. Le seul nouveau-né que j’avais vu était mon fils ainé Mathias (né la même année que le concours) et la première fois qu’il avait eu de la fièvre, j’avais appelé le médecin de garde, je n’avais aucune notion de ce qu’il fallait faire. Le premier nouveau-né dont j’ai eu à m’occuper à l’hôpital Herold avait une détresse respiratoire modérée pour laquelle j’ai eu la chance qu’elle soit transitoire et qu’elle guérisse toute seule.
Impossible de continuer dans ces conditions.
J’allais rapidement voir le Pr Beaufils pour lui demander de bien vouloir me donner des gardes d’externe dans son service de réanimation pour apprendre sans être dangereux et sans cette responsabilité majeure trop vite imposée. J’ai appris énormément dans ce service. D’abord comme externe de garde puis, comme interne de garde mais il y avait toujours un sénior de garde qui avait l’expérience et il était toujours possible de joindre l’un des patrons en cas de problème. En fin d’internat, des gardes de sénior me seront confiées.
Avant d’être interne dans le service du Pr Perelman, j’ai pu bénéficier de 2 mois en surnombre dans le service de réanimation. J’y ai rencontré et j’ai travaillé avec des acteurs majeurs de la pédiatrie qui m’ont toujours aidé ensuite dans mon parcours. Outre les Pr F. Beaufils et Claude Lejeune déjà cités, Yannick Aujard, Antoine Bourrillon, Dominique Gendrel, Marcel Guillot, Jean Claude Ropert. Tous ont été amenés à diriger un service.
J’arrivais donc à Bondy, dans le 9.3, en decembre 1974. Je ne connaissais pas le Pr Perelman si ce n’est dans les dossiers de préparation au concours de l’internat.
J’allais découvrir un homme mais aussi une médecine de l’enfant rigoureuse et passionnante dont le défaut mais aussi les qualités sont d’être sans limite.
L’homme : droit, volontaire, engagé. Je ne reviendrais pas sur son passé extra médical. J’invite ceux que ça intéresse à lire les 3 articles que lui a consacrés Annick Cojean, journaliste au « monde » et à lire son livre intitulé « une vie de juif sans importance ». Rescapé d’Auschwitz, R Perelman ne parlait jamais de cette époque de sa vie mais celle-ci s’exhumait et transpirait parfois, particulièrement au moment des fêtes de fin d’année.
Lors d’une visite, j’avais dit à propos d’un enfant que je le trouvais malheureux. Droit dans les yeux, il m’avait demandé : « Avez-vous déjà vu un enfant vraiment malheureux ? » Compte tenu de son passé, nos échelles de valeur n’étaient pas les mêmes. Cet aspect relativement dur en apparence, cachait une sensibilité qu’il était hors de question de dévoiler car elle aurait pu être considérée comme une faiblesse. Roger Perelman pensait ce qu’il disait, ne cherchant pas particulièrement à être politiquement correct et il disait un peu trop ce qu’il pensait. L’hôpital Necker enfants malades ou il avait fait toute une partie de sa carrière n’était pas faché de le voir partir en 1974.
Le médecin : était remarquable par
Je ne peux que recommander aux plus jeunes l’application de sa démarche diagnostique en 3 étapes.
Vérifier la réalité du trouble : Interne aux Enfants malades, je me souviens de 3 agrégés qui discutaient au-dessus du lit d’un nourrisson les causes possibles de son gros foie. Aucun d’entre eux ne lui avait mis la main sur le ventre : il n’avait pas de gros foie.
Une fois le trouble vérifié, celui-ci peut-il être fait de la main de l’homme ? autrement dit penser toujours au traumatisme, à la iatrogénie.
Devant un tableau constitué, ne pas dire « c’est ça » mais « qu’est-ce que ça peut être ? », ce qui pouvait déboucher lors de la visite sur la question : « Rappelez-moi les causes possibles des œdèmes d’un enfant de cet âge. J’écoute … c’est tout ? …les bras m’en tombent ».
Un souci pédagogique permanent, destiné en particulier aux internes et ceci dans la rigueur de la clinique tant en ce qui concerne l’interrogatoire que l’examen lui-même. J’ai appris énormément à son contact. Il a beaucoup écrit et m’a fait aussi beaucoup écrire. Par ses livres, il a été la référence d’un très grand nombre de pédiatres francophones, héritage d’une période maintenant révolue. Quand il est arrivé à l’hôpital de Bondy, il ne connaissait pas grand-chose aux nouveau-nés, il leur a donc consacré 2 gros livres.
Il ne croyait pas beaucoup à la thérapeutique. Il disait : « il faut utiliser les médicaments tant qu’ils sont efficaces, c’est-à-dire vite. » Il faisait référence au balancier. D’abord c’est extraordinaire, ça guérit tout, ensuite ça ne sert plus à rien, enfin ça trouve sa place. Les exigences à ce niveau se sont heureusement considérablement renforcées et c’est un progrès majeur. L’« evidence base medicine » qui manquait dans certains domaines a été d’un apport considérable.
Pour des raisons très personnelles que je ne détaillerais pas, il n’aimait pas la recherche. «Les chercheurs qui cherchent, j’en trouve. Les chercheurs qui trouvent, j’en cherche ». C’est une dimension qui a manqué à son personnage et qui est devenue indispensable en sachant qu’on bâti un tas de sable grain après grain, que c’est long, que c’est fastidieux, mais que ça ne cesse de progresser. La recherche clinique est difficile mais indispensable. Elle nécessite une formation. Elle ne peut se faire seul. Il faut rester collé aux équipes qui sont motrices et qui en assurent la dynamique.
L’équipe de Créteil, dirigé initialement par le Pr Philippe Reinert (fondateur du réseau ACTIV association clinique et thérapeutique du val de marne) puis par ses successeurs et en particulier le Pr Robert Cohen, ont démontré que de « petites » équipes pouvaient participer avec rigueur et méthodologie à l’installation de progrès particulièrement dans le domaine de l’infectiologie pédiatrique en ville et à l’hôpital, en publiant dans les plus grands journaux. Lors de la 28ème journée de pathologie infectieuse pédiatrique ambulatoire (JPIPA) pas moins de 45 travaux étaient en cours de publications dans des revues à comité de lecture, dont les plus prestigieuses. Je ne peux que conseiller aux plus jeunes d’intégrer et de travailler avec ce type de groupe.
Le gout de la pédiatrie générale.
Autant que la médecine générale, la pédiatrie générale est un métier difficile et exigeant, mais passionnant. L’enfant est un tout qui ne mérite pas d’être découpé en tranches et qui nécessite l’intégration de l’ensemble dans l’optimisation de sa prise en charge. Il faut être pédiatre avant d’être endocrinologue ou gastro-entérologue ou pneumo pédiatre. La vitesse d’acquisition des connaissances impose d’adapter les prises en charge des enfants relevant des sur-spécialistes (que certains nomment les sous-spécialistes). Vouloir supprimer la pédiatrie générale, en prétextant qu’elle devenait inutile, est une erreur. J’ai vu des hôpitaux y revenir après l’avoir supprimée.
Celle-ci ne se conçoit cependant qu’avec le concours des sur-spécialistes dont les connaissances et leurs applications sont devenues indispensables. Dans une équipe de pédiatrie générale chacun des membres doit s’efforcer de travailler une sur-spécialité et doit rester attaché à une équipe de sur-spécialité, assister aux congrès et si possible participer à des travaux.
Le service de pédiatrie de l’hôpital Jean verdier à Bondy a réussi à mon avis une synthèse de ce que doit être un service de pédiatrie générale au service d’une population ayant des besoins spécifiques réunissant des compétences en hémato-cancérologie infantile, pneumo-allergologie, endocrino-diabétologie, neurologie infantile, néonatalogie et médecine des adolescents.
Ce sont les professionnels volontaires qui assurent la qualité de la prise en charge des enfants et je veux ici les remercier chaleureusement. Grâce à eux, l’objectif de prise en charge optimale constamment renouvelée et mise à jour doit rester prioritaire. Je ne peux que féliciter mon successeur le Pr Loic de Pontual d’avoir déjà complété et développé cet aspect en particulier pour faire face aux problèmes posés par les troubles du spectre autistique, les troubles du comportement alimentaire des adolescents, et la prise en charge de la maltraitance de l’enfant sous toutes ses formes.
Le concept d’un service de pédiatrie s’est beaucoup transformé, s’est diversifié, s’est adapté aux nécessités de la prise en charge de l’enfant dans son environnement : Invitation des parents à rester auprès de leur enfant, secteurs individualisés mais réunis autour d’une même préoccupation : l’enfant : Urgences pédiatriques, unité d’hospitalisation de courte durée, hôpital de jour, hospitalisation classique, néonatalogie (avec garde spécifique dans le cadre d’une unité de type II A), unité d’adolescents. Je ne peux que remercier tous les membres du personnel, soignant ou non, qui ont contribué à la création, au fonctionnement et à l’amélioration de chacun de ces secteurs dont aucun n’existait lors de mon arrivée en 1979 comme chef de clinique assistant.
Les progrès effectués sont très nombreux
Le souvenir des gardes ou nous étions seuls à devoir tout assumer et en particulier la prise en charge des enfants présentant des pathologies très diverses et parfois très lourdes m’a stimulé pour favoriser la séniorisation des gardes (qui discuterait aujourd’hui une telle mesure ?) et participer à la rédaction d’articles et/ou de chapitres de livres traitant de l’enfant aux urgences et susceptibles d’aider les médecins qui en avaient la charge. L’amélioration de la prise en charge des enfants en urgence consécutive à cette séniorisation est un progrès incontestable sur lequel personne ne reviendra.
Dans les progrès notables au plan médical, nous sommes obligés de faire des choix.
La prise en charge des fièvres de moins d’un mois et de moins de trois mois. Les messages sont clairement passés et on voit beaucoup moins de drame.
La prévention des infections néonatales par le Streptocoque B par le dépistage et la prise en charge per partum.
Le diagnostic et la prise en charge des cardiopathies congénitales en particulier chez le nouveau-né. Je n’oublierais jamais une histoire vécue pleine d’enseignement à plus d’un titre. J’étais en 2ème semestre chez monsieur Perelman. Il s’agit d’un bébé de 3 jours hospitalisé pour une cyanose avec une polypnée modérée sans détresse respiratoire. Son foie parait gros à l’examen clinique. L’auscultation est normale. Sa radiographie de thorax montre un cœur de volume normal et pas grand-chose à dire sur les poumons. L’ECG n’est pas contributif. Vu avec le patron lors de la visite qui après analyse arrive au diagnostic de cardiopathie cyanogène qui n’est pas une tétralogie de Fallot et demande que cet enfant soit vu en consultation par le cardiologue (Pr Guérin) qui devait avoir lieu 15 jours plus tard. Nous étions un vendredi. De garde le dimanche suivant, je trouve que l’enfant s’est aggravé, sans pouvoir en dire beaucoup plus … il respire plus vite. J’appelle le patron chez lui pour lui dire que je trouve que cet enfant va moins bien et que je ne le vois pas attendre le RV de cardiologie programmé. Le patron me dit : J’arrive. Moins d’une heure plus tard, il est là. On reprend tout le dossier depuis le début. On réexamine l’enfant sur toutes les coutures, on refait une Rx de thorax et un ECG et après analyse, le patron me dit : cet enfant est en insuffisance cardiaque, je n’ai pas de diagnostic précis mais la clé du diagnostic est cyanose + insuffisance cardiaque sans gros cœur à la radio. Je rentre chez moi, je travaille et je vous rappelle. Peu après, il me rappelle : « il faut transférer cet enfant en cardiologie infantile, c’est un retour veineux pulmonaire anormal total. Il faut l’opérer rapidement. L’intervention est simple, il peut guérir ». L’enfant sera opéré au 5ème jour de vie et guérira. J’ai revu cette cardiopathie 4 ou 5 fois au cours de ma carrière dont une fois en tant que sénior de garde en réanimation chez un enfant qui m’était adressé pour cyanose, pneumopathie interstitielle et gros foie. Cette expérience m’avait servi de leçon …ça ne s’oublie pas.
On pourrait également citer l’amélioration de la prise en charge de la transposition des gros vaisseaux et des progrès de la chirurgie permettant un détransposition dans les premiers jours de vie. L’échographie cardiaque a révolutionné la prise en charge de ces enfants. Actuellement nombre de ces cardiopathies (mais pas toutes) sont diagnostiquées in utero et les mères accouchent à proximité d’un service de cardiologie infantile ce qui permet une prise en charge adaptée précocement et améliore le pronostic de ces enfants.
La mort inattendue du nourrisson : Ce sont 2 études épidémiologiques qui ont fait baisser considérablement (baisse de 70%) le nombre de victimes par la mise en évidence que la position couchée sur le ventre (recommandée le plus souvent par les médecins sur des arguments théoriques) était un facteur favorisant ce drame. Nous nous sommes toujours intéressés à ce problème : 48 à 52 enfants de Seine Saint Denis étaient victimes chaque année de ce syndrome. Après information des familles et application des conditions de couchage des bébés, ce chiffre reste de 13 à 15. Il reste du travail. D’autres facteurs favorisants ont été mis en évidence une fois les conditions de couchage améliorées sur lesquelles on peut agir, en particulier le tabagisme passif. Le service de pédiatrie de l’hopital jean Verdier est devenu un centre de référence pour ce problème, géré depuis longtemps en collaboration avec la PMI et permettant l’application d’un protocole d’évaluation des causes possibles mais aussi la prise en charge des parents qui vivent ce drame.
L’amélioration des diagnostics en neurologie pour rappeler que nous ne disposions que de peu de moyens diagnostiques (Rx crâne, Fond d’œil, EEG) dans ce domaine.
Encore une histoire qui m’a marqué. Toujours en garde et en urgence, je vois une petite fille de 16 mois amenée par sa maman pour troubles de la marche. Je demande à la mère : mais depuis quand marche-t-elle ?...2 mois. Il me semble normal de ne pas avoir une marche totalement stabilisée. Je ne trouve rien à l’examen. La maman insiste : je vous promets qu’elle marchait mieux. De temps en temps, elle dévie à droite. Je la fais marcher une fois, 2 fois, pas de déviation. Une fois j’ai un doute. Je recommence, pas de déviation. Il faut toujours écouter les mères. Elles connaissent leur enfant mieux que quiconque. Dans le doute je garde l’enfant et je lui fais une Rx de crâne (seul examen que l’on pouvait avoir en urgence) sur laquelle je ne vois rien de particulier. Le lendemain c’est la visite du patron : je lui présente l’enfant. Il l’examine. L’examen est normal. Il la fait marcher : l’enfant dévie à droite franchement. Une fois, deux fois, trois fois. Il regarde sa Rx de crâne et dit : je trouve que ses sutures sont un peu larges. Il dit alors au chef de la salle, le Dr Mireille Nathanson, il existe un appareil dernier cri à l’hôpital Necker : le scanner. Essayez de faire bénéficier cet enfant de cet examen. Sitôt dit, sitôt fait. C’était le premier scanner dont j’entendais parler. Verdict : Astrocytome kystique du cervelet, intervention, guérison.
L’amélioration de la prise en charge des diabètes et des diabètes décompensés et plus généralement des endocrinopathies de l’enfant.
Interne à Herold, hôpital dans lequel j’étais revenu faire en 5ème semestre de la radiologie pédiatrique (l’école de radiologie pédiatrique française (Pr lefèvre et ses élèves) était et reste une des meilleures du monde. Une anecdote pour l’illustrer : je reçois en garde un nourrisson pour traumatisme crânien. Je lui demande une Rx de crâne, elle est analysée par le Pr Max Hassan qui me répond : il n’y a pas de lésion osseuse traumatique mais cet enfant a une hypothyroïdie congénitale dont il me décrit tous les signes : densification des os de la base du crâne, présence d’os wormiens, etc…), j’y ai rencontré le Pr Lestradet, élève du Pr Robert Debré et père du diabète de l’enfant en France. Le Pr Lestradet mangeait en salle de garde et en tant qu’économe je me devais de le taxer chaque fois qu’il discutait médecine, ce qui était interdit. Et il en discutait en permanencepour notre plus grand bonheur. Il était beau joueur et s’affranchissait de ses taxes.
La liste pourrait encore être très longue. Un mot sur les maladies rares.
Il existe plus de 8000 maladies rares ce qui finit par être fréquent. Le Pr Perelman était un amateur de ces maladies et des maladies à noms propres qu’il était souvent le seul à connaitre. Quand il évoquait ses diverses hypothèses diagnostiques lors des visites, il les citait avec un commentaire du type ; « très fréquent j’en ai vu deux dans ma carrière » ou encore « j’espère bien en voir une avant de mourir ». Il mettait régulièrement à jour ses connaissances. Il était exceptionnel à ce niveau mais il est difficile de faire progresser à partir d’une exception. La prise en charge de ces différentes maladies a été considérablement améliorée par la création d’un plan maladies rares permettant de regrouper les malades et d’investir dans la recherche en étroite collaboration le plus souvent avec les associations de parents dont les enfants étaient victimes de ces pathologies.
Parmi les plus fréquentes ou la plus fréquente de ces maladies (elle touche environ 8000 patients actuellement en France), est la mucoviscidose. Cette maladie constitue un modèle de recherche fondamentale et appliquée ayant permis une transformation radicale de son pronostic et une espérance de vie inespérée il y a 20 ans.
En France, sa fréquence est de 1/4500 naissances et la proportion des sujets hétérozygotes porteurs sains est de 1/25. Le dépistage néonatal de la mucoviscidose est généralisé dans notre pays depuis 2002. Il est réalisé à partir du sang recueilli sur papier buvard pour le test de Guthrie idéalement à 72 heures de vie, après recueil du consentement signé des parents (pour la recherche génétique éventuelle). Il repose sur le dosage de la trypsine immuno-réactive (TIR) dont un taux élevé reflète une souffrance pancréatique. Un dosage élevé de TIR conduit après contrôle à la pratique d’une recherche génétique. En cas de mutation identifiée l’enfant est convoqué au centre de ressource et de compétences de la mucoviscidose (CRCM) régional afin de réaliser un test de la sueur. Si celui-ci est positif, le diagnostic de mucoviscidose est affirmé. Le bilan initial est réalisé immédiatement après le diagnostic. Les parents rencontrent l’équipe du CRCM qui coordonne la prise en charge multidisciplinaire en lien avec le médecin traitant.
La mucoviscidose est un modèle de maladie monogénique à transmission autosomique récessive. Elle est due à des mutations du gène CFTR (Cystic fibrosis transmembrane conductance regulator) situé sur le bras long du chromosome 7 et codant pour une protéine transmembranaire intervenant dans la régulation du transport transépithélial des ions chlorures. L’absence ou la dysfonction de la protéine CFTR entraine un défaut de transport du chlore, donc une augmentation de la réabsorption du sel et de l’eau notamment au niveau de l’épithélium bronchique. Il s’agit d’une exocrinopathie généralisée touchant les glandes séreuses et les glandes à sécrétion muqueuse qui entraine une accumulation de sécrétions visqueuses et déshydratées. Ce mucus visqueux (d’où le nom de mucoviscidose) obstrue différents sites de l’organisme notamment l’appareil respiratoire, le tube digestif et ses annexes (pancréas, voies biliaires et foie) les glandes sudoripares et le tractus génital ce qui en fait une maladie multi-systémique. Plus de 2000 mutations ont été identifiées à ce jour au niveau du gène. En France la mutation la plus fréquente, délétion du 508ème acide aminé (phenylalanine) est appelée F 508 del. Les mutations sont classées en 6 catégories selon la conséquence sur la production, le routage, le fonctionnement ou la stabilité du canal CFTR à la membrane épithéliale. Ces sous-groupes sont schématisés dans la figure suivante ainsi que les stratégies thérapeutiques théoriquement utilisables. Les traitements ont été pendant longtemps des traitements symptomatiques visant à améliorer les symptômes et à ralentir l’évolution de la maladie. Cette prise en charge a permis d’allonger l’espérance de vie des patients de façon importante qui restait cependant très inférieure à celle de la population générale. La thérapie génique vise à faire entrer le gène CFTR normal dans le noyau des cellules afin qu’il soit transcrit et traduit et que la protéine normale soit présente dans les cellules. Il est aussi envisageable de faire entrer l’ARN CFTR normal dans les cellules afin qu’il soit traduit et que la protéine CFTR normale y soit exprimée.
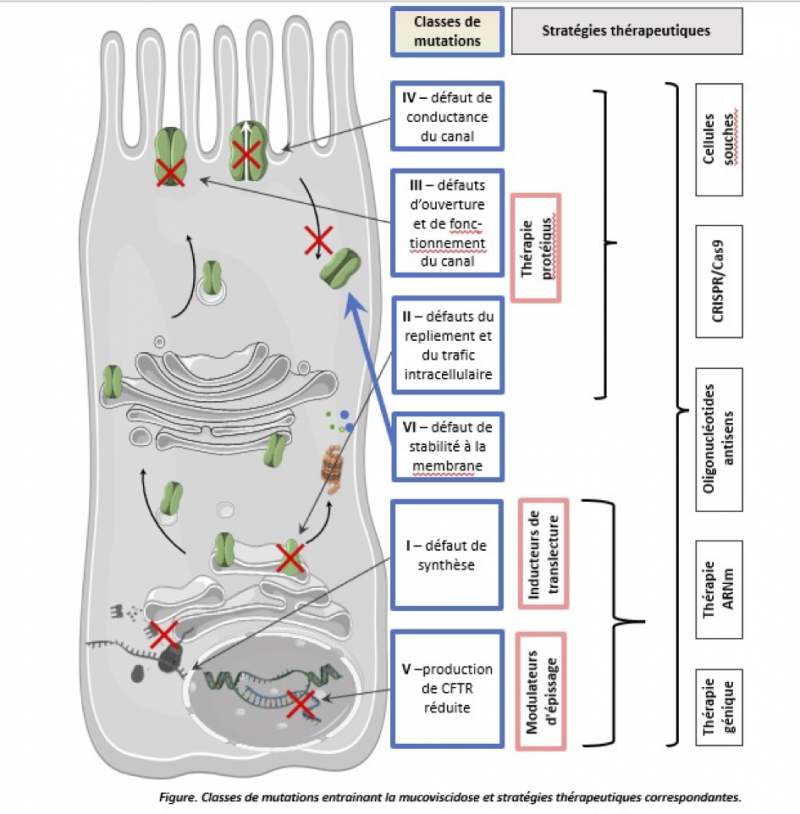
Après 3 décennies de recherche, ces approches n’ont pas permis d’aboutir à un véritable traitement de la mucoviscidose. En revanche, la correction de la protéine CFTR défectueuse par des agents pharmacologiques s’est avérée une voie thérapeutique très innovante et efficace. Ces molécules appelées modulateurs de CFTR se fixent sur la protéine et améliorent sa fonction. Les essais cliniques et les études en vie réelle sur les modulateurs de la protéine CFTR ont montré leur efficacité sur la fonction respiratoire et sur l’état nutritionnel des patients. Les estimations les plus récentes de l’évolution de la survie des patients homozygotes F508del traités par élexacaftor-tézacaftor-ivacaftor (ETI) seraient de plus de 70 ans, voisin de celui de la population générale. Ce traitement doit être institué le plus tôt possible et est un traitement à vie.
D’autres progrès dont je voudrais parler en rendant hommage à deux de mes maîtres qui ont beaucoup compté dans mon parcours. Les Pr gilbert Huault et philippe Reinert.
Gilbert Huault a créé la réanimation pédiatrique française. Il a organisé son enseignement, écrit un livre : Pédiatrie d’urgence en collaboration avec bernard Labrune qui a fait date, a été réédité, complété, amélioré et dans lequel il m’a fait l’honneur de me demander d’écrire dans la dernière édition. J’ai connu cet homme au téléphone pendant une de mes gardes d’interne ou j’étais seul face à un purpura fulminans. Dans l’impossibilité de transférer l’enfant dans un premier temps, il m’appelait toutes les heures pour savoir où j’en étais et pour me guider. Cet enfant a survécu. Bien plus tard, il a fait partie de mon jury d’agrégation. Ensuite il m’envoyait un petit mot une fois par an en me demandant entre autres, de tout faire pour qu’on vaccine les enfants contre les méningocoques. C’est une des raisons de mon combat dans ce domaine. Merci à toi Gilbert, merci de ta confiance, merci de tout ce tu as fait pour les enfants et pour la pédiatrie.
Le Pr Philippe Reinert et son équipe à Créteil.
Grand pédiatre généraliste, passionné, enthousiaste, immunologiste avant l’heure, il a mis en place les bases d’une recherche clinique par la création d’ACTIV (Association clinique et thérapeutique du val de marne) qui sait faire le pont entre la ville et l’hôpital. Je lui dois mon grand intérêt pour la vaccinologie. Je lui avais fait savoir que j’étais intéressé par les vaccins. Il était membre du comité technique des vaccinations. Il m’a annoncé un jour qu’à sa demande je faisais partie de ce comité. Je lui ai objecté immédiatement que ce n’était pas possible, que je n’étais pas compétent. Il m’a répondu : « Eh bien tu vas le devenir ». La confiance qu’il me témoignait ainsi a été pour moi une source d’énergie formidable. Pendant les 12 ans que j’ai passé dans ce comité, j’ai eu la chance de rencontrer beaucoup de très bons professionnels dans des spécialités diverses souvent complémentaires : infectiologues, gériatres, microbiologistes, épidémiologistes, médecins de santé publique, responsables de centres de référence, Tous s’intéressaient aux vaccins mais avec un angle de vue spécifique et une dimension de santé publique. J’ai eu la chance de vivre cette aventure dans laquelle j’ai beaucoup appris, espérant avoir mis, avec d’autres, mon petit grain de sable de pédiatre clinicien à l’amélioration de la prévention des maladies infectieuses graves.
C’est Philippe Reinert qui a introduit le premier en France le vaccin contre l’Haemophilus Influenzae b (Hib) dans le Val de Marne. L’antigène susceptible de donner naissance à des anticorps (AC) protecteurs avait été identifié : il s’agit d’un sucre, le polyribosyl ribitol phosphate ou PRP. Des essais de vaccin polysaccharidique s’étaient montré inefficaces avant l’âge de 3 à 5 ans, tranche d’âge dans laquelle l’incidence des infections invasives à Hib est précisément la plus élevée. La raison en est que le nourrisson, du fait de son immaturité immunitaire, ne sait pas faire les AC contre les sucres, antigènes ne mobilisant que les lymphocytes B ( antigéne T indépendant). L’invention de la « conjugaison » de ce polysaccharide avec une protéine porteuse (c’est-à-dire la création d’une liaison chimique stable entre ce polysaccharide spécifique et la protéine) a été déterminante et a créé ce qu’on appellera désormais les « vaccins conjugués ». Cette conjugaison modifie les propriétés antigéniques qui deviennent celles d’une protéine, antigène T dépendant, stimulant les lymphocytes T et la coopération lymphocytes T – Lymphocytes B. Le résultat est une induction d’AC efficaces dès l’âge de 6 semaines, l’induction d’une mémoire immunitaire et d’AC efficaces sur le portage du germe au niveau muqueux (nasopharyngé) et donc actif sur la transmission de ce germe conférant à ces vaccins une action protectrice directe pour l’individu vacciné mais aussi une action indirecte collective du fait de son action sur la transmission. La création de ces vaccins a été une véritable révolution : avant 1992, date d’introduction de ce vaccin dans le calendrier vaccinal, il y avait 500 à 600 cas par an de méningites à Hib chez les enfants de moins de 5 ans. La mortalité était de l’ordre de 10% et les séquelles de 20 à 30%. En 2000, on comptait moins de 20 cas essentiellement ou exclusivement chez des enfants non ou mal vaccinés. Du fait de l’introduction de cet antigène dans les vaccins pentavalents (DTCPHIb) la couverture vaccinale (CV) a été rapidement importante et est actuellement > à 95%. Outre les méningites, les pneumopathies, les pleuro-pneumopathies, les céllulodermites, les ostéoarthrites et les épiglottites dues à ce germe ont pratiquement disparu (voir figure). J’ai reçu en garde en tant qu’interne ou en tant que chef de clinique 3 épiglottites …bénit soit le vaccin. 30 ans plus tard, on constate quelques cas chez des enfants bien vaccinés et ceci coïncide avec le changement du schéma vaccinal de 3+1 à 2+1, posant d’autres problèmes.
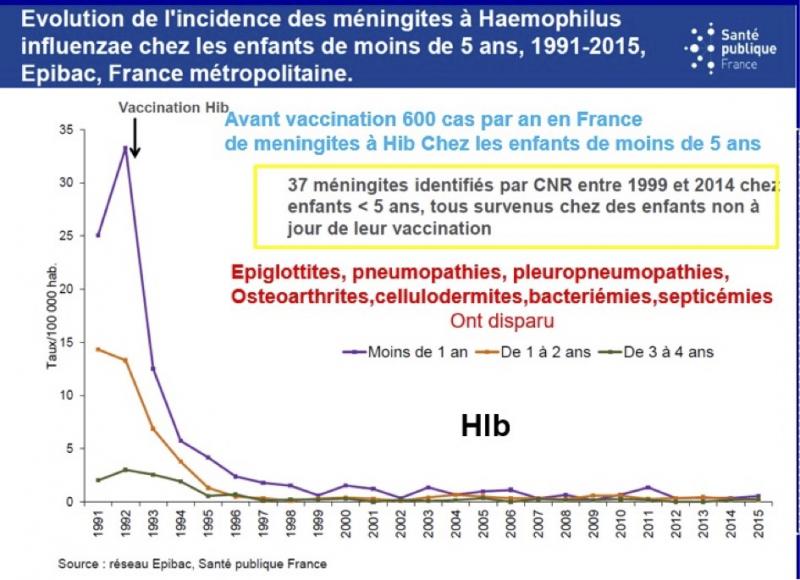
A la suite de cette découverte (la conjugaison), il était logique de tenter de prévenir contre les infections invasives dues aux autres bactéries dites « encapsulées » c’est-à-dire entourés par une capsule contenant l’antigène qui est un polysaccharide et qui pour cette raison touchent avant tout les enfants de moins de 2 ans : les pneumocoques et les méningocoques
Concernant les pneumocoques, l’une des difficultés tient au fait qu’il existe une centaine de sérotypes et que la protection est sérotype spécifique. La mise au point d’un vaccin 7 valents (sélectionnés sur le fait que dans l’épidémiologie américaine, ils étaient responsables des infections les plus graves chez les enfants de moins de 2 ans), puis 13 valents (du fait du remplacement sérotypique) a fait baisser le nombre des méningites, des bactériémies et des septicémies de 50% chez les enfants de moins de 2 ans. (voir figure) On peut voir sur cette figure que la vaccination des nourrissons a fait également chuter les infections invasives à pneumocoques (IIP) des plus de 65 ans sans que ceux-ci soient vaccinés, témoignant de l’action du vaccin sur le portage des souches et donc sur la transmission. Les nourrissons ont protégé leurs grands-parents.
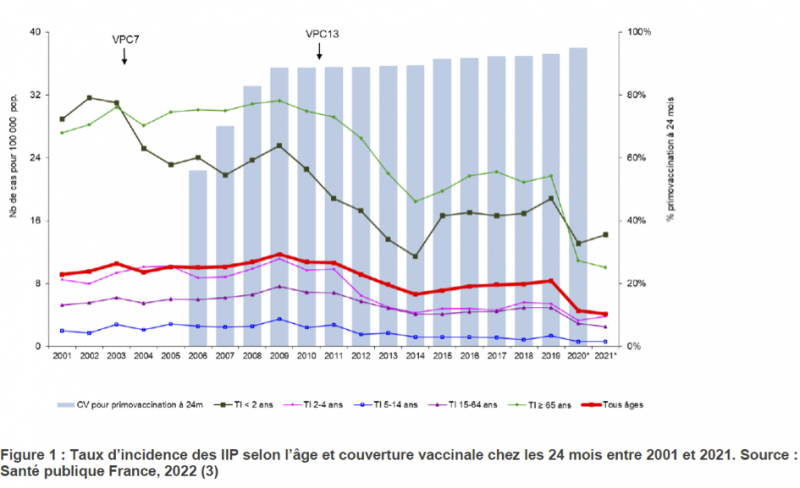
Les pneumopathies et les pleuro-pneumopathies à pneumocoques ont également diminué (jusqu’à 70% chez l’enfant). Ces vaccins se sont montré également efficaces contre les otites à Pneumocoques.
Compte tenu du phénomène de remplacement des souches, un système de surveillance a été mis en place permettant de s’adapter à l’émergence de souches nouvelles et de créer un vaccin 20 valents (Prevenar 20) indiqué maintenant chez tous les plus de 65 ans et un vaccin 21 valents (Capvaxive) qui n’est pas un vaccin 20 + 1 mais 10 + 11 particulièrement adapté aux sujets âgés et aux sujets à risque.
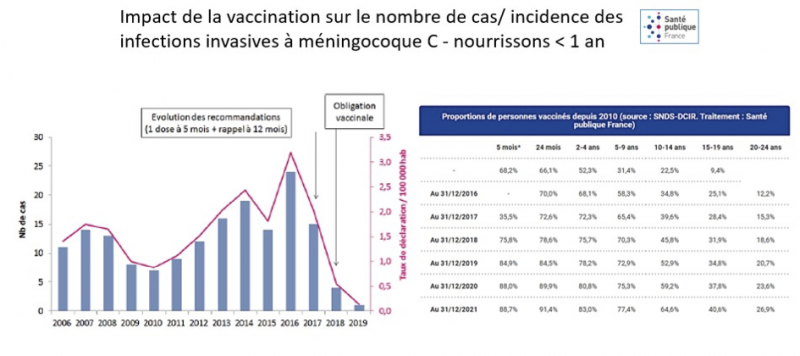
Prévenir les infections invasives à Méningocoques était l’étape suivante et d’abord celles dues aux sérogroupes ACWY. L’épidémiologie française n’était intéressée (en nombre) que par le sérogroupe C. L’Angleterre d’abord, puis les Pays-Bas se sont débarrassés en 3ans des méningites à méningocoques C grâce à des stratégies différentes. Nous avons mis en place une stratégie comparable à celle des Pays-Bas et pourtant cette stratégie a été un échec en France. La seule raison en est l’insuffisance de la couverture vaccinale des adolescents et des adultes jeunes (figure suivante). Pour protéger les enfants de moins d’un an, il faut vacciner le réservoir et établir une immunité de groupe mais pour cela il faut vacciner. Pour pallier cet échec, il a fallu introduire une injection chez le petit nourrisson, à l’âge de 5 mois. L’année de son introduction (2017), avec une couverture vaccinale de 43% il y a eu 14 cas d’IIC chez les moins de un an. L’année suivante (2018), cette vaccination entrant dans le cadre de l’obligation vaccinale, on gagne plus de 30 points de couverture vaccinale et on passe de 14 à 4 cas. En 2019, le centre de référence des méningocoques à l’institut Pasteur ne comptabilise qu’un seul cas d’IIC sur le territoire national, chez un enfant de 2 mois non encore vacciné.
Il faut ajouter à ces éléments l’extraordinaire résultat de la quasi disparition des infections invasives à méningocoques A dans la ceinture méningitique de l’Afrique. L’OMS avait demandé qu’on fabrique un vaccin méningo A conjugué à moins d’un dollar la dose. L’inde a relevé le défi et a créé le MenAfrivac. Après avoir organisé la vaccination dans les pays concernés du Sénégal à l’Ethiopie, les méningites à méningocoques A ont pratiquement disparu. Mais la nature a horreur du vide. Le W n’a pas disparu, le C est apparu et les africains sont en train de passer à un vaccin tétravalent ACWY.
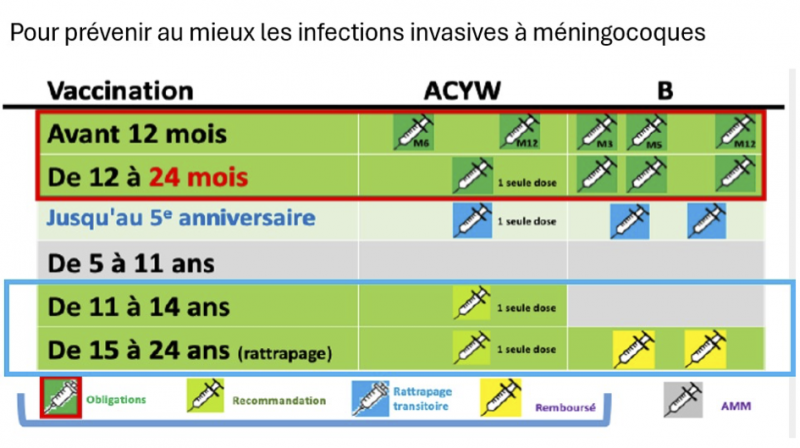
Les sérogroupes W et Y n’ont cessé d’augmenter récemment d’abord au Royaume-Uni du fait d’un clone particulier par sa gravité (23 à 28% de mortalité) puis aux Pays-Bas et maintenant en France posant le problème du remplacement du vaccin conjugué C par un vaccin conjugué tétravalent ACWY devenu obligatoire chez les enfants de moins de 2 ans avec recommandation (transitoire) de faire un rattrapage jusqu’à 5 ans. Ces vaccins sont également recommandés chez l’adolescent entre 11 et 14 ans avec un rattrapage jusqu’à 25 ans pour couvrir le deuxième pic d’incidence des IIM qui se situe entre 15 et 25 ans. Cette tranche d’âge constitue le réservoir des méningocoques
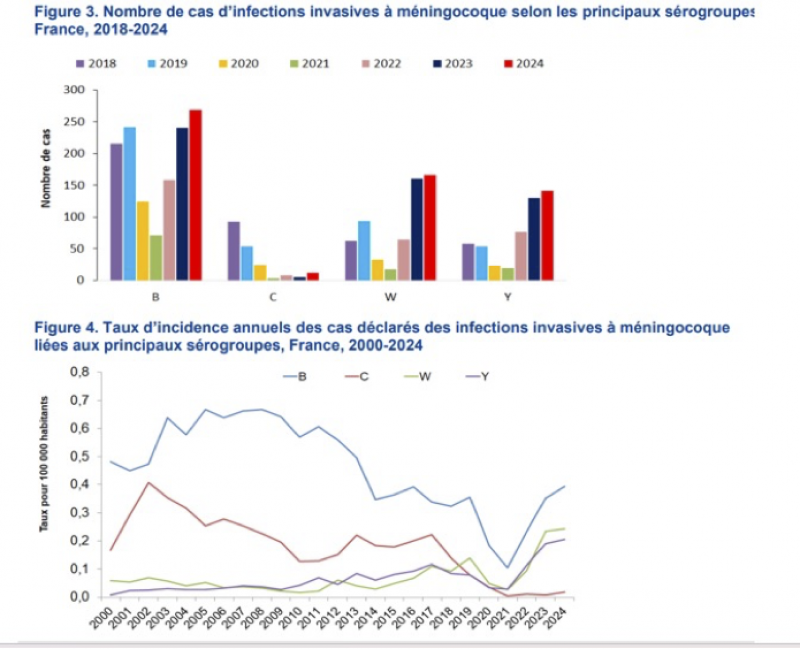
Restait le problème des méningocoques B, responsables de plus de la moitié des cas dans notre pays. Tous les essais de fabrication d’un vaccin conjugué pour les méningocoques B se sont révélés être des échecs. Même conjugué à une protéine, le polysaccharide du serogroupe B n’induit pas la formation d’AC bactéricides. On sait maintenant que ceci est dû à une parenté antigénique entre ce polysaccharide et un polysaccharide de nos membranes neuronales. Mieux vaut certainement ne pas savoir faire d’AC contre nos membranes neuronales. Il a donc fallu se résoudre à trouver d’autre antigènes et à chercher dans les protéines. Ceci a été possible grâce à une méthodologie nouvelle appelée vaccinologie inverse. Le génome des méningocoques B a été décrypté. La segmentation de celui-ci a permis de sélectionner des gènes candidats responsables de la synthèse de protéines. On a ensuite sélectionné des protéines susceptibles d’induire la formation d’AC bactéricides et situées à la surface des méningocoques. On a ainsi créé 2 vaccins : le 4CMenB ou Bexsero qui a l’AMM à partir de 2 mois et le fHbp ou Trumemba qui contient 2 sous familles A et B de cet antigène et qui a l’AMM à partir de 10 ans.
Comme souvent, les Anglais ont tiré les premiers après avoir proclamé haut et fort que le vaccin 4CMenB ne pouvait pas être cout-efficace et qu’il n’était pas indiqué de l’introduire dans leur calendrier vaccinal. Ils l’ont cependant introduit chez les enfants de moins d’un an en 2015 à la demande des associations de parents d’enfants victimes d’infections invasives à méningocoques et ont montré une efficacité du vaccin 4CMenB de l’ordre de 80% qui persiste pendant une durée de l’ordre de 5 ans c’est-à-dire durant le premier pic d’incidence par rapport à l’âge. Malheureusement et contrairement aux vaccins conjugués, ce vaccin n’a pas d’efficacité sur le portage des souches et donc sur la transmission. La vaccination de l’adolescent et de l’adulte jeune n’assure donc qu’une protection individuelle, ce qui n’est pas une bonne nouvelle quand on connait la difficulté à vacciner cette population
En France, Le vaccin contre les méningocoques B est obligatoire pour les moins de 2 ans. Il nécessite 3 doses (3 mois,5 mois, 12 mois). A partir de l’age de 2 ans, 2 doses sont suffisantes. Un rattrapage est recommandé (de façon transitoire) jusqu’à 5 ans. Les vaccins contre les méningocoques B sont recommandés et remboursés à 15 ans avec un rattrapage jusqu’à 25 ans. Il nécessite 2 doses à au moins un mois d’intervalle.
Les obligations et recommandations françaises sont synthétisées dans le tableau suivant :
Des vaccins pentavalents ABCWY sont en cours de fabrication.
Encore un mot sur les vaccins pour dire que nous sommes entrés dans l’ère des vaccins anti cancer avec le vaccin hépatite B
Et le vaccin papillomavirus dont les indications sont les adolescents de 11 à 14 ans avec une recommandation de rattrapage pour les hommes et les femmes jusqu’à 26 ans
Bien d’autres vaccins sont à l’étude notamment la prostate, le pancreas …
Je terminerai par quelques réflexions sur la pédiatrie actuelle
La pédiatrie hospitalière : L’organisation et l’adaptation d’un service ne peut se faire qu’avec le concours de l’administration. Il est indispensable qu’elle se fasse dans le cadre d’un projet commun qui ait comme objectif une amélioration, un progrès et non une punition à partir de critères purement budgétaires. J’ai eu à travailler avec plusieurs directeurs ou directrices d’hopitaux et nous avons pu être efficace quand il a fallu ouvrir telle ou telle structure, agrandir les urgences, ou faire fonctionner une unité d’adolescents. Pour ce faire, il faut un équilibre des pouvoirs. Actuellement cet équilibre n’existe plus. La situation actuelle ne me parait pas saine. L’administration dispose de tous les pouvoirs et malgré ce qu’elle affiche, est à trop grande distance des hommes et des femmes qui font vivre l’hôpital. Je n’ai jamais vu autant d’absentéisme et de départs de soignants et de cadres que ces dernières années alors qu’il y a 20 ans nous étions un des services avec le taux d’absentéisme le plus bas. Je ne sens pas les gens heureux dans leur travail. J’entends trop souvent qu’ils sont considérés comme des pions susceptibles d’être déplacés en fonction des besoins qui ne sont pas des besoins médicaux mais des nécessités financières. Quelle entreprise publique n’a pas dans l’immédiat comme premier objectif non avoué la réduction de la masse salariale ?
Tout ceci transpire et l’hôpital entreprise que nous sommes devenus n’est pas la bonne solution tout en sachant qu’il est nécessaire de tenir compte des restrictions budgétaires. Le fait d’être soignant, mais c’est aussi vrai pour les non soignants comme les secrétaires suppose une motivation, une empathie, un projet qui privilégie les relations humaines. Les compétences techniques existent et s’améliorent constamment, elles ne seront pas grand-chose si la richesse des relations humaines auprès des personnes vulnérables ne les accompagnent pas.
C’est sur cet aspect que se jugera la qualité d’un service. Sa diminution ou pire sa suppression fera échouer tout projet si bien ficelé soit-il, en particulier sur le plan financier. Une équipe est un tout. Aucun moteur n’est plus efficace que la motivation. Il faut tout faire pour l’éveiller et la stimuler. Il faut s’efforcer de respecter les choix et valoriser les acteurs. Entendre que les soignants se sentent méprisés témoigne pour moi d’un cap déjà franchi et il me parait urgent de revenir à des bases saines. Je voudrais ici en profiter pour remercier toutes les équipes, quel que soit le secteur, quelle que soit la qualification, avec qui j’ai eu l’honneur et la satisfaction de travailler. Je ne peux que les féliciter du travail effectué et de sa qualité que malgré tout elles ont su imposer.
Une des fonctions de la pédiatrie hospitalo-universitaire est l’enseignement. Dieu sait si R Perelman était un maître en la matière, ses écrits en témoignent. Je me suis efforcé, mais avec beaucoup de goût de remplir cette fonction. J’ai connu un temps ou à la faculté de médecine de Bobigny (université Paris XIII), il n’y avait pas assez de place pour que tous les étudiants puissent assister à l’enseignement de pédiatrie. Les temps ont bien changé. J’ai demandé et obtenu de mon ami le Pr Olivier Bouchaud chef du service des maladies infectieuses et tropicales de bien vouloir me donner 4 heures pour enseigner les rudiments de vaccinologie dans le cadre du certificat de pathologie infectieuse, les médecins de ville se plaignant, à juste titre, de n’avoir aucune formation dans ce domaine. Lors des 2 dernières années de mon enseignement, sur une promotion de 90 étudiants …ils étaient 7. A mon arrivée l’un d’entre eux s’approche et me dit : « vous n’allez tout de même pas nous faire 4 heures sur les vaccins !!! ». Quand je lui ai dit que je n’aurais pas assez de temps, il ne m’a pas cru. Ceci témoigne simplement de l’ignorance du problème dont la gravité se mesure à la non-identification du besoin de formation en la matière. Les moyens modernes pour l’enseignement sont formidables, le plus souvent adaptés et doivent être utilisés, mais rien ne remplace l’enseignement face à face et je ne peux que recommander aux internes, aux chefs de clinique, aux praticiens hospitaliers de poursuivre la visite aux lits des enfants, d’y enseigner la clinique dans toutes ses dimensions, de poser des questions, d’amener des réponses et d’inciter à lire des documents pour progresser même si et surtout si ça prend du temps. Dans mon expérience de pédiatre clinicien cette visite est tout à fait indispensable et doit être faite aussi pour le personnel infirmier. Pour les plus intéressés, je leur recommande d’écrire (même avec un ordinateur) c’est une expérience irremplaçable et extrêmement utile. Expliquer aux autres, c’est d’abord avoir compris soi-même
Une dimension qui me tient à cœur est l’intégration du service dans son environnement non seulement intra (j’ai eu la chance de travailler en étroite collaboration avec le Pr Michèle Uzan, cheffe du service de gynécologie-obstétrique et de participer activement au staff anténatal hebdomadaire), mais aussi extra hospitalier. Les besoins en santé des enfants de la Seine Saint Denis sont colossaux. Les moyens accordés ne sont pas à la hauteur mais j’ai toujours trouvé des professionnels qui par leur motivation atténuaient cette discordance.
Les relations que nous avons nouées avec les services de protection maternelle et Infantile (PMI) du département sont privilégiées et fondamentales si on veut progresser dans la prise en charge des enfants de ce département. Merci à toutes celles et tous ceux qui au cours du temps ont participer à cette aventure dans une ambiance cordiale et dans le respect mutuel du rôle de chacun. Il me parait fondamental de maintenir ces échanges.
Un mot sur la pédiatrie de ville : Des progrès considérables ont été faits dans la conception et la réalisation de ce métier grâce notamment au travail de l’association Française de pédiatrie ambulatoire (AFPA) avec qui nous avons noué des relations étroites et très riches en particulier dans le domaine de la pathologie infectieuse et la vaccinologie.
Pour conclure, j’ai eu l’énorme chance de travailler ici, en Seine Saint Denis. Je n’ai rien fait seul. Je veux remercier tous ceux qui ont bâti, puis consolidé et nourri cette équipe. Ils peuvent en être fiers. Quand R. Perelman est parti à la retraite, il m’a dit : «il ne faut pas partir maintenant, c’est trop intéressant ». Trente ans plus tard je peux dire la même chose et je ne peux que souhaiter aux plus jeunes d’être aussi enthousiaste dans l’exercice de ce métier passionnant.
Présentation lors du congrès :